Колоноскопия – это один из современных диагностических и высокоинформативных методов, позволяющих проводить диагностику заболеваний ЖКТ на ранних стадиях развития.
Симптомы некоторых заболеваний желудочно-кишечного тракта очень похожи. Поэтому у специалистов возникают затруднения при диагностике. Пациентам с жалобами на проблемы с кишечником делают колоноскопию. Она помогает определить причину заболевания и назначить лечение. Врач-диагност проводит визуальный осмотр слизистой оболочки прямой, ободочной, подвздошной кишки, чтобы оценить их состояние и выявить патологические изменения.
Исследование проводится в специально оборудованном кабинете с помощью новейшего аппарата – колоноскопа.
Кому назначается обследование?
Процедура проводится при:
- наличии в кале слизи и крови,
- хронических поносах и запорах,
- субфебрилитете (повышении температуры на протяжении длительного периода) неясной этиологии,
- кровотечении из стенок кишки,
- кишечной непроходимости,
- похудании, анемии,
- ощущении инородного тела в прямой кишке,
- болезни Крона, язвенном колите,
- подозрениях на опухоли,
Фиброколоноскопия при полипах кишечника позволяет выполнить их удаление. Статистика свидетельствует, что при профилактических осмотрах полипы выявляются примерно у 4% пациентов. При подозрении на злокачественные новообразования колопрактологи в процессе осмотра делают забор ткани на биопсию. Во время исследования также можно устранить заворот кишечника.
Лица пожилого возраста на 3-5% чаще болеют раком кишки, чем молодые. Проверять состояние кишечника для профилактики необходимо всем людям старше 50 лет.
Колоноскопия у детей
 Проверка прямой кишки может потребоваться и ребенку. Процедура отличается по нескольким параметрам и должна проходить строго в детском отделении больницы.
Проверка прямой кишки может потребоваться и ребенку. Процедура отличается по нескольким параметрам и должна проходить строго в детском отделении больницы.
Основные отличия, которыми обладает колоноскопия кишечника у детей:
- Размеры зондов. Специально подбираются уменьшенные модели, которые не повредят слизистую оболочку. Они должны соответствовать особенностям детской анатомии.
- Несмотря на детский возраст пациента, ему также нужно принимать солевой раствор для очищения кишечника. Но, наряду с этим средством, применяются и другие слабительные, так как большое количество раствора детям противопоказано. Конкретное вещество подбирается лечащим врачом.
- Обследовать ребенка нужно обязательно под наркозом, иначе колоноскопия не даст результатов. Маленькие дети вырываются из-за болевых ощущений, что не позволяет полноценно осмотреть слизистую. Наркоз делается слабый, что позволяет избежать системных побочных эффектов.
- Необходима тщательная психологическая подготовка. Родителям важно показывать маленькому пациенту, что ничего страшного в процедуре нет, объяснять пользу исследования и зачем его назначили.
- В период диетического питания малышу можно давать детское пюре, так как оно не приводит к образованию газов.
- Проверяют детей в основном в больницах, с предшествующей госпитализацией на 3-7 дней. Это необходимо для помощи родителям, которые часто из жалости к ребенку делают послабления в специальном рационе питания. Детская проктология в государственных учреждениях остается на высоком уровне, поэтому опасаться снижения качества обследования не стоит.
В отличие от взрослой практики, где части пациентов старше 50 лет рекомендуют проходить процедуру в качестве скрининговой, в детской педиатрии от исследования стараются максимально отказаться. Используют неинвазивные методы, например, капсульную колоноскопию, позволяющую обследовать тонкую и сигмовидную кишку без введения датчиков, за счет проглатывания небольшой капсулы. Они позволяют выявлять отклонения ЖКТ почти без боли.
Противопоказания
Несмотря на то, что только эндоскопическое исследование даёт возможность точно оценить состояние слизистой оболочки, имеются ограничения для назначения ВКС.
Абсолютно противопоказана колоноскопия кишечника при:
- остром инфаркте,
- инсульте,
- перфорации кишечника,
- перитоните,
- молниеносной форме колита,
- тяжёлом общем состоянии пациента,
- гипертонической болезни 2 и 3 стадии,
- нарушениях сердечного ритма,
- аневризме аорты,
- выраженной лёгочно-сердечной недостаточности,
- спаечной болезни брюшной полости,
- атеросклерозе,
- язвенном колите в фазе обострения.
Процедура может негативно повлиять на состояние больного. После осмотра специалист соотнесёт риск пользы и вреда. Пациентам с искусственными клапанами сердца проводить такое исследование можно только после курса антибиотикотерапии.
ФКС лучше перенести при скоплении крови в кишечной полости и недостаточной подготовке кишечника. Какие заболевания позволяет выявить фиброколоноскопия Некоторые болезни желудочно-кишечного тракта имеют сходные симптомы, но отличаются причинами развития. Чтобы поставить диагноз и назначить лечение врач должен проверить состояние кишечника. Фиброколоноскопия с помощью специальной аппаратуры позволяет видеть кишку изнутри и оценить дефекты слизистой оболочки: трещины, опухоли, воспалённые участки, язвы.
Рентгеновский метод исследования не даёт таких точных результатов. Специалисты считают ФКС — самым современным и точным методом диагностики, позволяющим распознавать злокачественные и доброкачественные новообразования, неспецифический язвенный колит, полипы, опухоли, болезнь Крона, врождённые аномалии развития толстой кишки. Такое обследование даёт достаточно информации о тонусе кишечника и способности к сокращению. Немаловажно и то, что во время процедуры колопроктолог может взять ткани для биопсии или удалить полипы.
Чем проводят?
 Современный колоноскоп – это новый уровень в диагностике желудочно-кишечного тракта. Прибор состоит из гибкого оптоволоконного кабеля, снабжённого подвижной оптической головкой. Он размещается в специальной оболочке. Там же находятся трубка для подачи воздуха, тросики для управления и кабель подсветки. Не беспокойтесь. В приборе используется холодный источник света. Во время манипуляции полностью исключается ожог слизистой оболочки. Все детали колоноскопа соответствуют гигиеническим нормам и стандартам.
Современный колоноскоп – это новый уровень в диагностике желудочно-кишечного тракта. Прибор состоит из гибкого оптоволоконного кабеля, снабжённого подвижной оптической головкой. Он размещается в специальной оболочке. Там же находятся трубка для подачи воздуха, тросики для управления и кабель подсветки. Не беспокойтесь. В приборе используется холодный источник света. Во время манипуляции полностью исключается ожог слизистой оболочки. Все детали колоноскопа соответствуют гигиеническим нормам и стандартам.
Как происходит процедура
Чтобы хорошо рассматривалась слизистая оболочка, пациент соблюдает трёхдневную безшлаковую диету и накануне осмотра проводит очищение. Врач назначает специальные препараты для подготовки к эндоскопическим исследованиям.
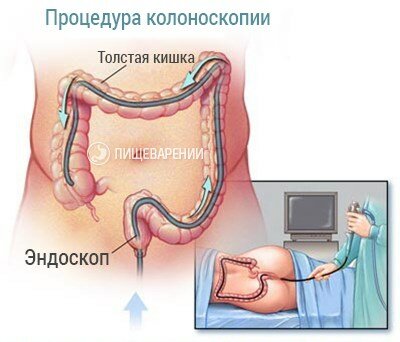 Обследуемый человек укладывается на левый бок и сгибает ноги в коленях.
Обследуемый человек укладывается на левый бок и сгибает ноги в коленях.
Это действие вызывает чувство распирания и лёгкой боли. Лучший совет — расслабьтесь и дышите животом. Так Вы справитесь с дискомфортом.
На мониторе врач видит стенки кишечника. Прибор позволяет разглядеть даже самые мелкие изменения в тканях. Он продвигает аппарат и фотографирует участки с патологическими изменениями.
В специальном канале эндоскопа имеются манипуляторы для забора тканей и удаления полипов. Шейка полипа захватывается петлёй и срезается. Кровоточащий участок коагулируют (прижигают) лазером или термозондом. После операции может слегка повыситься температура и появиться боль в животе.
После того как проверка завершена, воздух из кишечного тракта выкачивается через специальную трубку. Небольшое вздутие живота проходит спустя несколько часов. Манипуляции длятся 15-30 минут. После процедуры обследуемый человек отправляется домой.
В некоторых случаях перед ВКС назначают рентгенологическое исследование толстой кишки (ирригоскопия). Оно помогает выявить сужения и пороки развития в нисходящем толстом отделе кишечника. Видеоколоноскопия – безопасная процедура, осложнения случаются менее чем в 1% случаев. Кровотечение, возникающее после удаления полипов, быстро останавливается. Более серьёзные проблемы (разрывы и отверстия в исследуемых тканях) встречаются редко.
- сильная боль в животе;
- рвота;
- повышенная температура;
- кровотечение;
- вздутие живота.
Виды анестезии
Исследование проводится под анестезией. Вид обезболивания подбирается под индивидуальные особенности пациента:
- возраст;
- болевой порог;
- психологическое состояние;
- состояние сердечно-сосудистой системы (полный наркоз противопоказан пациентам с сердечной недостаточностью).
Чтобы подобрать нужный вариант анестезии, понадобится консультация врача. Наиболее популярен так называемый «сон». Пациента погружают в полусонное состояние при помощи снотворных средств. Все болевые ощущения притупляются, но при этом отсутствует нагрузка на сердце.
Вариант с общим наркозом используется реже. Он дороже, опасен для сердца, требует восстановительного периода 2-5 часов после завершения процедуры.
Ощущения пациента
При стандартной процедуре наконечник колоноскопа обрабатывается мазью с местноанестезирующеим действием. Процесс введения трубки проходит безболезненно. Не нужно переживать, что при отсекании ткани для биопсии или при удалении полипа возникнет сильная боль. Через канал эндоскопа перед операцией вводятся анестетики. Некоторые пациенты жалуются на боль, которая возникает из-за растяжения кишки при нагнетании воздуха. Болевые ощущения описываются, как средние и ярко выраженные. Они быстро проходят.
О боли при передвижении трубки тоже отзываются по-разному. Для одних она вполне терпимая, другие просят немедленно прекратить обследование. Такие разные отзывы обусловлены различным болевым порогом и врожденными особенностями строения ЖКТ.
Многих интересуют способы избежания боли.
Рекомендации после колоноскопии
Кишечник должен восстановиться после процедуры. Некоторое время после обследования пациент может страдать от болей в нижней части живота, метеоризма и нарушений стула. Особенно часто такие ощущения возникают в результате ректосигмоколоноскопии, то есть тотального осмотра всей области толстой кишки. Чтобы снизить вероятность неприятных последствий, рекомендуется придерживаться следующих правил:
- Питаться согласно диете, назначенной при подготовке к процедуре. Из рациона в течение 3-х дней после вмешательства удаляются макаронные и цельнозерновые изделия, необработанные овощи, газированные напитки. Вместо них следует употреблять легкие супы, отварное мясо и парные овощи. В противном случае кишечник из-за высокой нагрузки и раздраженного состояния слизистой оболочки будет дольше болеть.
- При развитии дискомфорта принимать симптоматические препараты. Их должен назначить врач. Допускается прием анальгетиков, а также энтеросорбентов. Самым распространенным энтеросорбентом является активированный уголь. При болевых ощущениях употребляют сразу 5-6 таблеток.
Тянущие боли могут длиться около 3-х суток. Если дискомфорт сохраняется дольше, есть повод обратиться к врачу. Причиной для повторного посещения специалиста являются следующие отклонения:
- кровяные выделения из анального отверстия;
- болевые ощущения, которые сохраняются более 7-ми дней;
- нарушения дыхания;
- жар, который не спадает в течение как минимум 2-х дней.
Все эти симптомы могут свидетельствовать о занесенной на слизистую оболочку инфекции. Чтобы справиться с заболеванием и его симптомами, нужно сдать мазок или пройти другое обследование, назначенное медицинским работником.
Стоимость процедур
Сделать колоноскопию дешевле можно в регионах РФ, но и качество оборудования там хуже. Наиболее высокие цены – в Москве и Санкт-Петербурге. Ниже будут рассматриваться расценки на примере Москвы.
 Сколько стоит колоноскопия кишечника (ознакомительный прайс-лист взят в компании «СМ-Клиника»):
Сколько стоит колоноскопия кишечника (ознакомительный прайс-лист взят в компании «СМ-Клиника»):
- колоноскопия с наркозом – 7350 рублей;
- стандартная процедура – 5250 рублей;
- дополнительная услуга видеоректоскопии – плюс 1900 рублей к базовой цене.
Сколько стоит колоноскопия, зависит не только от клиники, но и от дополнительных параметров и вида процедуры. Если, согласно показаниям, необходимо делать биопсию, взятие одного материала обойдется в 1050 рублей. Стоимость дополнительной внутривенной анестезии, которая может понадобиться чувствительным пациентам, составляет 2100 рублей. Цену определяют также в зависимости от категории пациента: некоторые медцентры предлагают скидки пенсионерам.
Услугу можно пройти не только платно, но и на безвозмездной основе в государственном учреждении, в диагностическом отделе больницы.
Альтернативы
- Фиброколоноскопия
- Самый информативный метод. Но из-за анатомических особенностей и физического состояния больного не всегда удаётся его применить. В определённых случаях такое исследование заменяют.
- Ректороманоскопия
- Позволяет проверить состояние только прямой и последней части сигмовидной кишки и взять материал для анализа. Малоинвазивный метод практически не имеет противопоказаний.
- Ирригоскопия
- Рентгенологическое исследование толстого кишечника. Проводится после специальной подготовки. Толстую кишку больного заполняют смесью воды и сернокислого бария и делают снимки. Ирригоскопия гарантирует высокую точность при диагностике рака кишечника. Такое обследование противопоказано при беременности, перфорации кишечника, выраженной сердечной недостаточности, язвенном колите.
- Ультразвуковая колоноскопия
- Новейший метод, позволяющий увидеть не только опухоль, но и её структуру, определить глубину поражения. Предоставляет более точные анализы, чем обычая видеоколоноскопия. УК назначается после того, как по результатам других обследований был диагностирован рак.
- Капсульная эндоскопия
- Применяется для исследования всего кишечника. Небольшая капсула с камерой за восемь часов делает несколько десятков тысяч кадров. Информация передаётся на записывающее устройство и обрабатывается с помощью компьютерной программы. Капсула выводится естественным путём. Обследование не причиняет боли, но, несмотря на хорошие отзывы, имеет существенный недостаток. Невозможно выполнить лечебные манипуляции и взять ткань на анализ.Врачи-диагносты отмечают, что обычная колоноскопия более эффективна при осмотре толстой кишки, чем капсульная эндоскопия.
- Виртуальная колоноскопия (КТ толстого кишечника)
- Сравнительно безболезненный метод, позволяющий проверить состояние толстой кишки с помощью специального рентгеновского аппарата. Во время процедуры пациенты не испытывают такой боли, как при инвазивной методике. Но виртуальное исследование не представляет возможности для забора клеточного материала на биопсию и проведения полипэктомии.
Каждый из этих способов по-своему эффективен. Но в большинстве случаев не может заменить традиционной фиброколоноскопи. Поэтому лучше немного потерпеть боль и проверить кишечник методом ФКС.