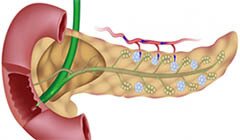
Каждый, кто изучал биологию в детстве, знает, что поджелудочная железа человека вырабатывает гормоны. Они отвечают за обеспечение всех функций организма, в первую очередь, за работу кровеносной системы.
Наиболее известным гормоном считается инсулин. Его название переводится с латинского как «остров», потому что он вырабатывается островками Лангерганса – одной из частей поджелудочной. А чтобы узнать, в каких именно клетках поджелудочной железы образуется инсулин, стоит изучить его природу. Это пептидное вещество, появляющееся в бета-клетках.
Гормон поджелудочной железы инсулин отвечает за переработку глюкозы во внутриклеточную энергию. Его антагонистом является гормон глюкагон. Последний нормализует обмен веществ, подавляет чрезмерную секрецию желудочного сока. Они работают в паре, создавая баланс.
Содержание
Виды гормонов
Поджелудочная железа вырабатывает следующие виды гормонов: инсулин, глюкагон и с-пептид.
Инсулин является белковым гормоном (полипептидом). Синтезируется из проинсулина — своего предшественника.

В организме человека инсулин выполняет следующие функции.
- Регулирует уровень сахара в крови, приостанавливая синтез глюкозы в печени, а также снижая скорость распада глюкагона. При нарушении данного равновесия уровень глюкозы может увеличиваться сверх нормы, что приводит к возникновению значительного дефицита инсулина в организме и появлению сахарного диабета.
- Активизирует секрецию жирных кислот и аминокислот в организме.
- Оказывает влияние на синтез гормонов желудочно-кишечного тракта, гормонов роста и эстрогенов.
Глюкагон также является полипептидом. Синтезируется клетками поджелудочной железы, а также клетками тонкого кишечника.

Основные функции глюкагона в организме:
- способствует увеличению содержания глюкозы в крови вследствие активизации ее синтеза в печени;
- стимулирует расщепление липидов.
С-пептид является частью молекулы про-инсулина. В процессе синтеза эта часть отделяется от молекулы и попадает в кровяное русло. Уровень с-пептида в крови является пропорциональным содержанию инсулина.
Показатель наличия с-пептида в сыворотке крови используют с целью диагностики наличия сахарного диабета первого или второго типа.
В связи с тем, что искусственные препараты инсулина не содержат в своем составе с-пептид, анализ на наличие этого вещества в организме позволяет точно оценить выработку своего инсулина у больных, получающих заместительную терапию.
Функции железы
Зная, что вырабатывает поджелудочная железа, можно понять её функции. Их достаточно много, но анатомы выделили две основные – эндокринную и экзокринную.
Эндокринная функция
 Островки Лангерганса, входящие в состав органа, являются компонентами эндокринной системы. Они вырабатывают такие гормоны поджелудочной железы, как:
Островки Лангерганса, входящие в состав органа, являются компонентами эндокринной системы. Они вырабатывают такие гормоны поджелудочной железы, как:
- вазоинтестинальный пептид;
- глюкагон;
- соматостатин;
- соматолиберин;
- полипептид панкреатический;
- тиролиберин;
- гастрин;
- липокаин;
- инсулин.
Экзокринная функция
В поджелудочной находятся ацинусы – совокупности клеток. На таких участках вырабатываются ферменты, участвующие в образовании и выведении панкреатического сока:
- липаза;
- химотрипсин;
- лактаза;
- трипсин;
- мальтаза.
В свою очередь, данный сок нужен, чтобы перерабатывать поступающую в организм пищу.
Характеристика гормонов поджелудочной железы
Изучая гормоны поджелудочной железы и их функции, остаётся только удивляться совершенству тела человека. В нём каждый орган, каждый элемент имеет своё важное предназначение. Рассмотрим детальнее вещества, вырабатываемые поджелудочной железой.
Соматостатин
 Соматостатин относится к группе полипептидных гормонов и подавляет некоторые другие гормоны — глюкагон, инсулин, тиреотропные соединения. Он также активно участвует в пищеварении, поэтому его снижение негативно воздействует на желудочно-кишечный тракт. Но когда соматостатина слишком много, повышается риск патологии, сопровождающейся чрезмерным увеличением разных частей тела больного.
Соматостатин относится к группе полипептидных гормонов и подавляет некоторые другие гормоны — глюкагон, инсулин, тиреотропные соединения. Он также активно участвует в пищеварении, поэтому его снижение негативно воздействует на желудочно-кишечный тракт. Но когда соматостатина слишком много, повышается риск патологии, сопровождающейся чрезмерным увеличением разных частей тела больного.
Любопытно, что этот гормон применяется в фармакологии. Его добавляют в состав специальных препаратов против нарушений роста.
Липокаин
Гормон поджелудочной железы липокаин предотвращает иную патологию – жировую дистрофию печени. Он активирует жирные кислоты и фосфолипиды, а также повышает эффективность метионина и холина.
Калликреин
Находясь в железе, калликреин не проявляет активности. Его биологические свойства проявляются в двенадцатиперстной кишке, в которую он попадает через кровь.
Ваготонин
Гормон поджелудочной железы ваготонин обеспечивает стабилизацию уровня сахара в организме, замедление гидролиза в тканях и ускорение кровообращения. Он также ответственен за адекватную работу клеток печени.

Гастрин
Гастрин является гормоноподобным веществом, которое синтезируется в симбиозе поджелудочной железы и желудка. Он нормализует пищеварение, регулирует уровень кислотности в желудке, способствует усвоению полезных веществ.
Центропнеин
 Белковое вещество центропнеин имеет иные функции — увеличивает просвет бронхов и активирует дыхательный центр. Заодно он распространяет гемоглобин по крови, улучшая работу кровеносной системы.
Белковое вещество центропнеин имеет иные функции — увеличивает просвет бронхов и активирует дыхательный центр. Заодно он распространяет гемоглобин по крови, улучшая работу кровеносной системы.
Амилин
Гормон поджелудочной железы амилин повышает уровень моносахаридов в крови, защищая от избытка глюкозы. Он отвечает за работу ренинангиотензин-альдостероновой системы и биосинтез глюкагона.
Вазоинтенсивный пептид
Вазоинтенсивный пептид имеет множество функций. К основным относятся:
- активация желчевыделительных процессов;
- увеличение синтезируемых бикарбонатов;
- улучшение эффекта других гормонов — пепсиногена, глюкагона, соматостатина;
- ускорение кровообращения в тканях внутренних органов;
- синтез панкреатических энзимов.
У гормона есть интересная особенность. Его вырабатывает не только поджелудочная железа, но и тонкий кишечник, а также спинной мозг.
Панкреатический полипептид
 Панкреатический полипептид был открыт недавно, поэтому сейчас о нём весьма расплывчатое понятие. Однако точно известно, что он нормализует мышечный тонус желчного пузыря, предотвращает выброс желчи и трипсина.
Панкреатический полипептид был открыт недавно, поэтому сейчас о нём весьма расплывчатое понятие. Однако точно известно, что он нормализует мышечный тонус желчного пузыря, предотвращает выброс желчи и трипсина.
Нарушение выработки
Основной патологией в процессе выработки гормонов поджелудочной железы является гипофункция этого органа, что приводит к развитию инсулинозависимого или инсулиннезависимого сахарного диабета.
При диабете любого типа в крови больного отсутствует достаточное количество инсулина, которое требуется для нормальной регуляции уровня глюкозы.
Диабет І типа характеризуется патологическим разрушением бета-клеток поджелудочной железы вследствие аутоиммунной реакции. При этом резко снижается выработка собственного инсулина, вследствие чего пациент вынужден производить инъекции этого вещества.
При диабете II типа уровень глюкозы в крови пациента можно регулировать специальной диетой и приемом некоторых препаратов в таблетированной форме.
Виды анализов
Для диагностики сахарного диабета и некоторых других нарушений, которые могут возникнуть, если гормоны поджелудочной железы вырабатываются организмом в недостаточном количестве, выполняют следующие виды анализов.
- Анализ крови на содержание глюкозы. Указанное обследование выполняется утром строго натощак. В норме уровень глюкозы должен находиться в границах от 3,3 до 6,6 ммоль/л.
- Анализ мочи на содержание глюкозы — является дополнительным методом обследования при подозрении на сахарный диабет. Но следует иметь в виду, что отсутствие глюкозы в крови не является признаком отсутствия данного заболевания, а вот наличие глюкозы в моче обычно свидетельствует о довольно тяжелом протекании сахарного диабета.
- Тест толерантности к глюкозе — выполняется с целью оценки работы поджелудочной железы при повышенной нагрузке. Также позволяет выявить скрытый сахарный диабет (преддиабет). Нормальный показатели уровня сахара в крови до начала приема пациентом глюкозы должен быть до 6,7 ммоль/л, через час после приема — до 11,1 ммоль/л, спустя два часа — до 7,8 ммоль/л.
- Установление уровня инсулина в крови — также выполняется для диагностики диабета. Нормальное значение этого показателя составляет 3-28 мкЕд/мл.
- Анализ на уровень гликозилированного гемоглобина в крови — характеризует средний уровень глюкозы в течение трех месяцев перед обследованием; нормативное значение — от 5,5 до 7,6% от уровня общего гемоглобина.
- Определение уровня глюкагона. Снижение выработки этого гормона может наблюдаться при уменьшении массы поджелудочной железы вследствие некоторых заболеваний. Норма для данного показателя — от 30 до 120 пг/мл.
Препараты
При лечении сахарного диабета преимущественно используют следующие виды препаратов.
- Инсулины короткого действия. Начинают оказывать влияние на обмен веществ спустя 10-20 минут с момента введения, продолжительность воздействия — до 4-6 часов. К этой группе препаратов относятся актрапид, инсуман рапид, хумулин.
- Инсулины продленного действия. Имеют в составе добавки, продлевающие действие инсулина. В состав этой группы входят:
- сурфен-инсулин, имеющий среднюю продолжительность действия — до 14-18 часов;
- хумулин N, относящийся к категории НПХ-инсулинов с продолжительностью воздействия от 8 до 18 часов;
- инсулины с цинком со средней или длительной продолжительностью действия, например, монотард НМ или ультратард НМ.
- Cахароснижающие препараты: манинил, метформин, акарбоза. Указанные средства стимулируют выработку собственного инсулина в организме, снижают синтез глюкозы печенью, препятствуют расщеплению углеводов в кишечнике.
Только врач может определить, какие лекарства необходимы для нормализации уровня глюкозы и других показателей в том или ином случае.
Также следует помнить о том, что гормоны поджелудочной железы относятся к группе веществ, необходимых для обеспечения жизнедеятельности человека, и путем правильно подобранной диеты и поддержания здорового образа жизни можно в большинстве случаев нормализовать их уровень.
К чему приводит нарушение гормонального баланса
Зная, какие гормоны вырабатывает поджелудочная железа и каковы их функции, возникает резонный вопрос о том, что будет при нарушении столь идеального, продуманного природой баланса. Естественно, это приводит к серьёзным проблемам со здоровьем.
Неправильная работа хотя бы одного гормона негативно влияет на кровеносную, эндокринную, пищеварительную, нервную системы и приводит к различным болезням. Например, при избытке глюкагона появляется злокачественное образование. Избыток инсулина приводит к гликемии.
Поэтому важно проводить профилактические осмотры и диагностическое обследование каждые 6-12 месяцев.
Стоит обратить внимание на следующие симптомы:
- ухудшение зрения;
- повышенное потоотделение;
- чрезмерный аппетит или его потеря;
- частое мочеиспускание;
- сильная жажда и появление сухости в полости рта.
Лечение проводится при помощи медикаментов, иногда назначаются антибиотики.