Боль под ребрами, заставляющая пациентов сгибаться и с силой прижимать руки к животу, может иметь самый разнообразный характер. Возникновение болевого синдрома может происходит по причине как физиологических, так и патологических состояний. Например, болевой синдром может возникать при перестройке организма во время беременности или после неудачной разминки перед усиленными физическими нагрузками, а может — из-за заболеваний органов, мышц, суставов.
Боли могут создавать опасность для здоровья, жизни человека или являться кратковременным спазмом, но выяснить это самостоятельно часто не представляется возможным. При этом надо помнить, что многие опасные заболевания, создающие острую, ноющую, сильную, возникающую внезапно или чуть заметную боль в ребрах, локализуются в области грудной клетки. Именно по этой причине при появлении болевого синдрома необходимо срочно обратиться к специалисту.
Содержание
Локализация и характер боли
Для того, чтобы опытный врач смог поставить точный диагноз, пациент должен как можно конкретнее и четче описать характер болевого синдрома. Необходимо указать точное местоположение возникшей боли. Именно по жалобам пациента, а также результатам проведенной пальпации специалист ставит первичный диагноз. После осмотра пациента его направляют на дополнительные обследования, которые зависят от первичного диагноза и позволяют подтвердить или опровергнуть его. Болезней, проявляющихся болевым синдромом в области подреберья, существует великое множество. Неприятное ощущение может увеличиваться при резких движениях, глубоком вдохе, быстрой ходьбе. Обычно боль уменьшается при поджатии коленок к животу, сильном перегибе всего тела вперед. В данной статье будут рассмотрены типичные причины, вызывающие боли в левом подреберье.
Спереди
Тупые боли могут указывать на кардиологические заболевания. К ним относят ангиопатию, дистонию, инсульт, инфаркт, пороки сердца, эмболию, гипертонию, аритмию, аневризмы. Боли в левом боку под ребрами являются важным симптомом в кардиологии, большинство из них считаются очень опасными.
Различают следующие виды болевого синдрома в груди:
- Ангинозный – представляет собой сбой коронарного кровообращения. Приступы стенокардии возникают из-за спазмов или плохого расширения артерий сердца. Такие боли отражают развивающуюся ишемию миокарда. При этом формируются атеросклеротические бляшки. Они включают в себя жиры, холестерин, кальций. Начинают развиваться при сбоях липидного обмена. К патологическим состояниям можно отнести стенокардию и инфаркт миокарда.
- Некоронарогенный – представляет собой дискомфорт в левой половине груди, который формируют токсические, аутоиммунные, ревматические, воспалительные заболевания. Возникает при сбоях клапанного аппарата. К болезням такого характера относятся перикардиты, пороки клапанов, расслоение дуги аорты, кардиомиопатия, миокардиты.
- Кардиалгия – включает в себя боли в левой половине грудной клетки, которые имеют внесердечное происхождение, т.е. не связаны с поражением артерий сердца или проецируются из другой области. Подобные боли могут такие заболевания, как плеврит, язвенная болезнь желудка, остеохондроз шейно-грудного отдела позвоночного столба, миозит, опоясывающий лишай, эмболия системы легочной артерии, нейроциркуляторная дистония по кардиалгическому типу, болезнь Титце, климакс.
Ноющие, тянущие болезненные ощущения, особенно возникающие после еды или на голодный желудок, могут свидетельствовать о наличии заболеваний желудка, поджелудочной железы, 12-ти перстной кишки.
При анализе жалоб на боли в области желудка или в подложечной области необходимо систематизировать описание болевого синдрома:
- Период возникновения – внезапный, постепенный, проявляющийся в ночное или дневное время.
- Длительность и характер неприятного ощущения – непрерывный, режущий, тупой, дергающийся, проявляющийся периодически, схваткообразный.
- Сезонная привязанность – боли, проявляющиеся в конкретное время года.
- Иррадиация и локализация – определение конкретного места тела – спина, лопатка, грудина и прочее.
- Основные недомогания, проявляющиеся при болезнях желудка: тошнота, рвота, изжога, отрыжка.
Острые, режущие боли обычно свидетельствуют о разрыве селезенки или перфорации стенок желудка.
Оба случая связаны с нарушением целостности органа, которое можно получить в результате травматического воздействия, сильных физических нагрузок, игнорирования хронических заболеваний. Интенсивность болевого синдрома зависит от степени разрыва органа. Большинство пациентов принимают вынужденную позу: на левом боку с поджатыми ногами либо на спине. При пальпации, дыхании, движении острая боль усиливается. Также у пациентов наблюдается коллапс, шок, напряжение мышц, кровотечения. В обоих случаях требуется срочное хирургическое вмешательство, отсутствие которого может привести к смерти пациента.
Пульсирующие боли при ходьбе могут указывать на растяжение капсулы селезенки.
Рядом с органом находятся трабекулы. Они расположены радиально от органа. В них проходят венозные капилляры, вены. Вся эта система называется опорным сократительным аппаратом. При его сбое наблюдается значительное увеличение органа в объеме. Пациент чувствует тянущую боль в левом боку под ребрами. Также к основным симптомам можно причислить неприятные ощущения при пальпации, повышенное потоотделение, нестерпимую жажду.
Покалывающие боли во время физической нагрузки обычно свидетельствуют о некачественной разминке.
Данный вид боли является физиологическим, может появляться даже у профессиональных спортсменов и связан с тем, что организм был плохо подготовлен к предстоящей тренировке. Пациенты чувствуют резкие покалывания в левом боку под ребрами. Болевой синдром исчезает после приостановки занятий и выполнения нескольких дыхательных упражнений.
Сзади
Боли со стороны спины могут говорить о грудном и/или поясничном остеохондрозе, а также указывать на заболевания почек.
Остеохондроз является поражением межпозвонковых дисков, которые начинают сжиматься и сплющиваться. В результате они теряют эластичность и зажимают окончания спинного мозга. При этом пациент чувствует ноющие боли разной силы – от практически незаметных до очень сильных, мышечные спазмы, прострелы в спине, онемение, появляется сухость и шелушение кожи.
Хронические заболевания почек являются результатом не долеченных острых воспалений при нефрите и пиелонефрите, характеризуются ноющей болью, вызывают сбой работы практически всех органов и систем, в результате у пациентов наблюдается сбой обмена веществ, выравнивание ночной и дневной нормы мочи, слабость, недомогание.
Почечные колики характеризуются острой, резкой, нестерпимой болью, проявляющейся в виде схваткообразных приступов с левой или правой стороны спины под рёбрами, в области поясницы или внизу живота. Болевой синдром является следствием нарушения оттока мочи, который может возникнуть из-за закупорки верхних мочевыводящих путей камнем, перегиба мочеточника, травмы.
Спереди, сбоку и сзади
Заболевания легких
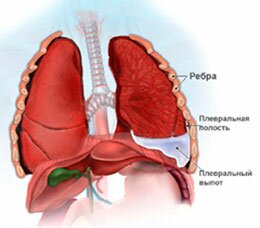 Плеврит является воспалительным поражением серозной оболочки. В большинстве случаев данное заболевание диагностируется у пожилых мужчин. При возникновении заболевания наблюдается сильная боль под ребрами сбоку, также она может отдаваться в грудную клетку.
Плеврит является воспалительным поражением серозной оболочки. В большинстве случаев данное заболевание диагностируется у пожилых мужчин. При возникновении заболевания наблюдается сильная боль под ребрами сбоку, также она может отдаваться в грудную клетку.
Кроме того, наблюдаются следующие симптомы:
- Аускультативные феномены, включающие в себя сильное ослабление дыхания и шум трения плевры (иногда пациенты его даже слышат сами);
- Незначительное повышение температуры до 37°;
- Быстрая утомляемость и слабость;
- Отдышка;
- Кашель;
- Тяжесть в области воспалительного процесса.
При возникновении данных симптомов, надо не только диагностировать заболевание и выявить его очаг, но и выяснить почему произошло воспаление. Обычно причинами возникновения плеврита являются осложнения после бактериальных, грибковых и вирусных инфекций. Имеющиеся злокачественные новообразования и диффузные изменения ткани. Также болезнь может появиться после травм грудной клетки или любого хирургического вмешательства. Осложнением самого плеврита является развитие спаечного процесса в полости плевры и формирование массивных шварт.
Диагностировать заболевание можно при помощи плевральной пункции. Также заболевание прощупывается при пальпации. При рентгене на снимке видны фибринозные наложения или инфильтративные воспаления.
Лечение проводит врач фтизиатр и его действия зависят как от вида плеврита, который может быть фибринозным (сухим) или выпотным, т.е. содержать в плевре жидкость, например, гной, так и от причин, его вызвавших. Поэтому ликвидация этиологического фактора может проводиться с помощью антибиотикотерапии, НПВП, глюкокортикостероидов, а также не медикаментозной терапии, заключающейся в прогревании банками и горчичниками, физиотерапии, дыхательной гимнастике. Такое лечение может длиться на протяжении 3-6 месяцев.
Пневмония является острым поражением легких воспалительного характера, в которое вовлечены все элементы лёгочной ткани. Главными возбудителями болезни являются грибковые инфекции, грамположительные и грамотрицательные микроорганизмы, также болезнь может появиться после травмы грудной клетки, попадания в организм через дыхательные пути токсических веществ, аллергических агентов, ядовитых газов.
К основным симптомам можно отнести:
- Кашель с выделением мокроты и без него (зависит от причины заболевания);
- Отдышку;
- Острую боль в грудной клетке слева, справа или с двух сторон (если поражены оба лёгких);
- Повышенное потоотделение;
- Лихорадку;
- Жар
- Очень сильную слабость;
Болезнь может протекать в четырех стадиях:
- Прилив – от 12 до 72 часов. Соответствует первой стадии патогенеза. Состояние пациентов оценивается как тяжелое или средней тяжести. По причине интоксикации организма у заболевших может быть спутанное сознание с возникновением делирий. У пациентов наблюдается гиперемия щек, которая наиболее характерно выражена на стороне пораженного легкого. В качестве одного из симптомов появляется цианоз носогубного треугольника и кончика носа, также в этой области формируются герпетические высыпания. Пораженная половина грудной клетки отстает при дыхании. Во время осмотра специалистом при пальпации в пораженной стороне возникает болевой синдром. При перкуссии наблюдается темпонический звук, при аускультации – начальная крепитация с ослабленным везикулярным дыханием. В минуту интенсивность дыхательных движений достигает 30-40. У пациентов возникает учащенная частота сердечных сокращений, равная 100-120 ударам в минуту. Формируется пониженное артериальное давление.
- Красноватое опеченение – 1-2 суток. Состояние пациентов оценивается как тяжелое. Проявляются все признаки интоксикации. Поведение пациентов может быть непредсказуемым. У них нарушается сон, появляются галлюцинации и страх. Начинает усиливаться голосовое дрожание. При перкуссии наблюдается тупой звук, при аускультации – мелкопузырчатые хрипы, бронхиальное дыхание. При лечении может возникнуть резкое снижение температуры тела, являющееся следствием коллаптоидного состояния. При данной стадии наблюдение за больным считается обязательным.
- Сероватое опеченение – 2-6 суток. Наблюдается хорошая отделяемость сероватой мокроты, ее количество заметно увеличивается. Происходит восстановление воздушности легкого. Наблюдается улучшение состояния пациента. При перкуссии наблюдается притупленный звук, постепенно переходящий в ясный легочный. При аускультации дыхание является жестким, плавно переходящим в везикулярное. При этом прослушивается финальная крепитация. В клиническом анализе крови – лейкоцитоз со сдвигом лейкоцитарной формулы влево. При этом наблюдается ускоренная скорость оседания эритроцитов, моноцитоз и лимфопения. В биохимическом анализе крови наблюдается повышенный уровень глобулинов. Должно быть сниженное число альбуминов. При этом С-реактивный белок становится резко положительным.
- Разрешение – полное выздоровление.
Осложнением можно назвать развитие болезней в бронхолегочной системе.
Лечение заболевания проводится в медицинском учреждении в терапевтическом отделении. Пациентам должен быть назначен постельный режим. Таким людям необходимо теплое питье в больших количествах. Главным лечением заболевания является антибактериальная терапия. Выбор способа введения лекарства определяется тяжестью течения заболевания. При этом назначается дезинтоксикационная терапия, иммуностимуляции, применение жаропонижающих, отхаркивающих, муколитических, антигистаминных препаратов. После ликвидации лихорадки назначают комплекс ЛФК, предназначенный для стимуляции разрешения воспалительного очага. Также необходимо проведение физиотерапии, включающей в себя электрофорез с кальцием хлоридом, калием йодидом, лидазой, УВЧ, массажей и ингаляций с кислородом. Лечение должно проводиться до полного выздоровления пациента.
Пневмоторакс характеризуется появлением и скоплением газов в плевральной полости, что повышает внутриплевральное давление и вызывает спадение ткани легких, провоцирует смещение средостении, сдавливает кровеносные сосуды, создаёт затруднения в дыхании и кровообращении. Причинами заболевания являются повреждения лёгких, вызванных различными травмами грудной клетки или действиями медицинского персонала, например, при проведении биопсии плевры, сердечно-легочной реанимации, установки венозного катетера.
Заболевание имеет несколько классификаций:
По происхождению:
- Травматический, возникающий в результате закрытых и открытых травм грудной клетки;
- Спонтанный, появляющийся из-за самопроизвольного нарушения целостности ткани легкого
По степени спадения лёгкого:
- Частичный
- Полный
По распространению:
- Односторонний
- Двухсторонний
По сообщению с внешней средой:
- Закрытый – с определенным скопление газов. Сообщения полости плевры с окружающей средой не происходит. Попавший воздух не увеличивается. Он может рассосаться самостоятельно.
- Открытый – через разгерметизацию системы дыхания. Имеет дефекты в стенке грудной клетки, через которые происходит свободное сообщение полости плевры с окружающей средой. При вдохе воздух поступает в плевральную полость, а при выдохе выходит через дефект висцеральной плевры.
- Клапанный – со смещением и сбоем функционирования органов средостения. При этом создается клапанная структура, пропускающая воздух в плевральную полость в момент вдоха и препятствующая его выходу в окружающую среду на выдохе. Объем воздуха в полости плевры начинает нарастать.
Пневмоторакс вызывает сильные боли под грудной клеткой со стороны сердца. Может вызывать сильные осложнения, которые наблюдаются в 50% всех случаев.
К ним относятся:
- Экссудативный плеврит;
- Гемопневмоторакс;
- Эпиема плевры;
- Регидное легкое;
- Острая дыхательная недостаточность;
- Подкожная и медиастинальная эмфизема;
К основным проявлениям болезни можно отнести:
- Вынужденное сидячее положение пациентов;
- Сильные боли в грудной клетке слева;
- Наличие цианоза;
- Отдышку;
- Сильное холодное потоотделение;
- Снижение давления;
- Учащенный пульс;
- Расширение мембранных промежутков;
Диагностировать заболевание можно при помощи рентгенографии легких. На стороне пневмоторакса определяется зона просветления, лишенная легочного рисунка на периферии и отделенная четкой границей от спавшего легкого. При диагностическом проведении плевральной пункции получается воздух, давление в полости плевры колеблется в пределах нуля.
Лечение проводится в хирургическом или пульмонологическом отделении стационара и заключается в проведении пункции плевральной полости, эвакуации воздуха и восстановлении в полости плевры отрицательного давления.
- При закрытой форме должна проводиться аспирация воздуха через пункционную систему;
- При открытой форме происходит ушивание дефекта с целью прекращения поступления воздуха в полость плевры;
- Лечение клапанной формы включает в себя понижение внутриплеврального давления. Затем проводят хирургическое лечение;
Раком легких называют группу злокачественных опухолей, возникающих в результате перерождения клеток эпителия бронхов, желез бронхиол и альвеол.
К основным симптомам болезни относят:
- Сильные боли в грудной области слева или справа, в зависимости от стороны поражения;
- Наличие субфебрилитета;
- Кашель с мокротой;
- Кашель с кровью;
- Сильную отдышку;
- Значительное похудение (более чем на 20 кг);
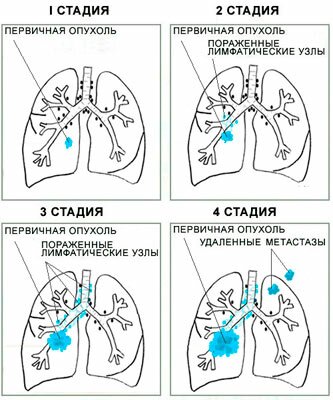 Болезнь протекает в следующих стадиях:
Болезнь протекает в следующих стадиях:
- На скрытой начинается формирование раковых клеток;
- На первой появляется опухоль, которая не превышает 3 см;
- Вторая стадия включает в себя опухоль в пределах 5-7 см, сильный болевой синдром, мокроту, сильные шумы при дыхании;
- На третьей стадии опухоль становится более 8 см, происходит поражение плевры. Разрушаются лимфоузлы.
- На четвертой терминальной стадии происходят необратимые процессы. Болезнь принимает неизлечимую форму;
Данное заболевание лидирует в структуре смертности. Летальный исход наступает в 85% всех случаев. Самым злокачественным и опасным заболеванием является мелко-клеточный рак легкого. Оно имеет скрытое течение. Развивается очень быстро.
При данном заболевании у пациентов наблюдается:
- Утолщение концевой фаланги пальцев;
- Увеличение лимфатических узлов;
- Синдром Горнера, при котором одно веко опущено, а другое приподнято;
Диагностировать заболевание можно при помощи обще-клинических анализов, биохимических исследований, оценки физикальных данных, рентгенографии, бронхоскопии. Вылечить болезнь можно при помощи хирургического метода, химиотерапии и лучевой терапии. Одновременно должно проводиться паллиативное лечение, которое будет направлено на облегчение состояния пациента.
Воспаление, сдавливание, защемление нервов и хрящей
Реберный хондрит характеризуется воспалительным процессом хрящевой ткани, который может появиться в качестве осложнения после инфекционных болезней, огнестрельных ранений грудной клетки или быть первичным самостоятельным заболеванием, возникшим гематогенным путем. Заключается в инфицировании хрящевой ткани, в результате появляется гной, главный очаг скопления которого формируется в сосудистом канале реберного хряща. Затем нагноение может перейти на окружающие ткани через надхрящницу. Болезнь может вызвать тромбирование артерий.
Диагностировать заболевание можно при внешнем осмотре. При пальпации в области крапления 4-6 ребра проявляется острый болезненный синдром.
Для исключения других заболеваний, имеющих подобную симптоматику проводят:
- Рентгенографию;
- Компьютерную диагностику;
- ЭКГ;
- Лабораторные исследования;
Необходимым и самым распространенным методом лечения является хирургическое вмешательство, хотя часто стараются его избежать используя НПВС, но они не позволяют удалить фиброзно-кистозные образования. Именно поэтому специалисты должны как можно скорее удалить пораженные реберные хрящи. Поскольку рядом с ними находится плевральный покров. В качестве осложнения после хирургического вмешательства на нем может появиться гнойный плеврит. Если гной не проходит на протяжении 1-2 суток, то необходимо выяснить, почему это происходит. В редких случаях остаются незамеченными соседние поврежденные хрящи. В этом случае будет необходима повторная радикальная операция.
Межреберная невралгия появляется из-за того, что межреберные нервы начинают сдавливаться. Из-за этого у пациентов наблюдается постоянная сильная боль (в очень редких случаях она может быть кратковременной). Особенно острые приступы болезненных ощущений возникают во время двигательной или физической активности, а также при чихании, смехе, глубоком выдохе, т.е. когда нервные волокна начинают раздражаться.
Диагностика заболевания:
- Диагностировать заболевание можно при помощи пальпации. При этом выявляется острый болевой синдром.
- Пациент должен пройти ЭКГ, для исключения заболеваний сердца.
- С целью исключения патологии желудка и поджелудочной железы проводится гастроскопия, определение панкреатических ферментов в крови.
- Для анализа состояния позвоночника проводят рентгенографию грудного отдела.
- При подозрении на межпозвоночную грыжу назначают МРТ или КТ позвоночника.
Лечение проводится в два этапа. В первую очередь проводят обезболивающий эффект с помощью нестероидных препаратов и устраняют мышечный спазм, используя миорелаксанты. Также большую помощь в восстановлении повреждённых нервных структур оказывают витамины группы В. После снятия болевого синдрома приступают к ликвидации причин, вызвавших сдавливание нерва. Для этого проводят курсы комплексного или точечного массажа, мануальной и физиотерапии, ЛФК.
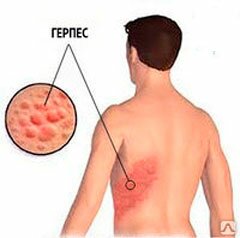 Опоясывающий герпес относится к болезням вирусной природы, может возникнуть только у человека, перенёсшего ветряную оспу, т.к. вызывающий её вирус Зостера сохраняется в организме и “дремлет”. В случае ослабления иммунной системы, частых нервных перегрузок, переохлаждения, травм, вирус пробуждается и начинает распространяться по всему организму. У пациентов начинает образовываться повышенное слюнообразование и слезная жидкость, появляется головная боль, повышается температура. Затем появляются герпетиформные односторонние поражения в виде мелких высыпаний на коже, часто локализующиеся в области межреберья и имеющие высокую болезненность, особенно при ходьбе, ношении синтетической одежды.
Опоясывающий герпес относится к болезням вирусной природы, может возникнуть только у человека, перенёсшего ветряную оспу, т.к. вызывающий её вирус Зостера сохраняется в организме и “дремлет”. В случае ослабления иммунной системы, частых нервных перегрузок, переохлаждения, травм, вирус пробуждается и начинает распространяться по всему организму. У пациентов начинает образовываться повышенное слюнообразование и слезная жидкость, появляется головная боль, повышается температура. Затем появляются герпетиформные односторонние поражения в виде мелких высыпаний на коже, часто локализующиеся в области межреберья и имеющие высокую болезненность, особенно при ходьбе, ношении синтетической одежды.
Лечение заболевания проводится как в амбулаторных условиях, так и в домашних и заключается в применение медикаментозных средств: противовирусных, противовоспалительных, антигистаминных, иногда снотворных. Если лечение было начато в течении первых 3-х суток с начала заболевания, то осложнений обычно не бывает. Исключением являются пациенты преклонного возраста, у которых процесс выздоровления может быть затяжным, а также велика вероятность возникновения диссеминированного процесса, который сопровождается поражениями головного мозга или сетчатки глазного яблока.
Травмы
Трещина или перелом ребер – являются наиболее распространенными повреждениями грудной клетки. Данные недуги занимают 16% от общего числа переломов. В основном проявляются у людей преклонного возраста, так как с возрастом начинает уменьшаться эластичность костных структур, в т.ч. грудной клетки.
Основными симптомами недугов являются:
- Затруднение дыхания;
- Изменение оттенка кожного покрова;
- Учащение пульса;
Пациенты осторожно двигаются, так как при резких движениях боли боку под ребрами начинают усиливаться. Также усиление наблюдается при чихании, кашле, глубоком дыхании. Если во время перелома было задето легкое, то пациент может харкать кровью. Уменьшение боли происходит в сидячем положении. Опасным осложнением заболевания является посттравматическая пневмония. Она проявляется через 3-4 дня после трещины или перелома ребер.
Диагностика осуществляется посредством медицинского осмотра. Затем травматолог должен:
- Сделать рентгеновский снимок грудной клетки;
- Определить место трещины или перелома;
- Понаблюдать за дыханием, послушать легкие, сердце.
- Проверить голову, позвоночник, живот, чтобы убедиться в отсутствии иных травм;
Лечение заболевания должно проводиться в медучреждении под наблюдением врача-травматолога. Необходимо применение отхаркивающих микстур. В качестве медицинских средств используют раствор прокаина. При помощи данного средства снимается болевой синдром.
Трещина и перелом ребер требуют тугого бинтования в виде давящей повязки. Накладывание гипса не производится, так как оно может повлечь за собой еще большее смещение обломков и повреждение внутренних органов.
В осложненных случаях проводят хирургическое лечение. Для выхода скопившейся крови проводят пункцию. При лечении должен соблюдаться строгий постельный режим и полный покой.
Из вышесказанного хочется сделать вывод, что на сегодняшний момент известно много различных заболеваний, симптомы которых схожи между собой. Именно поэтому при возникновении первых болевых проявлений не рекомендуется долго их терпеть или заниматься самолечением. Неправильная терапия может привести к необратимым последствиям, влияющим на здоровье пациента. Нельзя терять время! Следует незамедлительно обратиться к специалисту и пройти диагностирование организма.



