Трудно поверить, чтобы ни один человек не задавал вопрос себе о причинах тягостных ощущений, когда острая, режущая или колющая боль внизу живота справа охватывает все внутренности, изменяя мгновенно состояние человека и нарушая его обыденный жизненный ритм.
Физиологическое значение боли велико и говорит нам о неполадках в работе нашего организма. Предупреждает нас, что в случае халатного бездействия могут наступить необратимые последствия.
Содержание
Причины, по которым болит низ живота справа
- Гинекологические заболевания — для них типичен режущий характер боли;
- Заболевания кишечника — при них могут возникать и ноющие, и резкие приступообразные боли внизу живота (справа — при поражении слепой кишки, слева — сигмовидной);
- Заболевания печени и желчных путей — обычно характеризуются ноющими болями и тяжестью в правом подреберье, при колике неожиданно возникает приступообразная, резкая боль, которая может отдаваться и в спину, и в низ живота;
- Патологии поджелудочной железы — проявляются очень сильной, часто опоясывающей болью, при которой возникает ощущение, что полностью болит живот;
- Заболевания мочевыводящей системы — во время воспаления возникают острые боли, при хроническом течении — тупые, ноющие;
- Заболевания опорно-двигательного аппарата, в частности правого тазобедренного сустава, поясницы, копчика, — иррадиирующая из повреждённых областей боль может иметь жгучий, колющий, ноющий, острый или тупой характер, в зависимости от типа тканей (мышцы, хрящи, сухожилия, сосуды, нервы), подвергшихся наибольшим патологическим изменениям.
Как видим, боли справа внизу живота могут быть вызваны патологиями самых разных органов и систем. В этой статье подробно поговорим о заболеваниях, не связанных с половой сферой, поскольку о них было сказано в статьях – «Болит низ живота у женщин» и «Болит низ живота у мужчин».
Основные заболевания
Обычно первичный диагноз, от правильности которого зависят дальнейшая диагностика, а иногда и лечение, врач ставит после внешнего осмотра больного – прослушивании, осмотре кожных покровов и языка, пальпации и на основании анализа жалоб пациента. Именно поэтому, чтобы врач мог правильно ответить на вопрос – почему болит низ живота, больной должен как можно более подробно описать:
- свое общее состояние;
- характер боли, место её возникновения и иррадиации;
- время возникновения и/или усиления боли;
- связанность боли с приёмом пищи, и если такая связь присутствует, то уточнить вид блюда, его объём, период времени, через который возникает боль;
- связанность боли с посещением туалета, если она есть, то отметить когда возникает — до, во время или после моциона, где чувствуется, какой имеет характер;
- внешние характеристики испражнений — цвет, запах, консистенция, наличие необычных вкраплений;
- наличие дополнительных симптомов — повышенной температуры, отсутствие аппетита, изжоги, отрыжки, тошноты, рвоты.
Ниже рассмотрим основные заболевания, при которых болит внизу живота с правой стороны, особое внимание уделив внешним проявлениям патологий.
Аппендицит
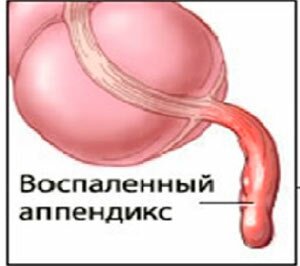 При диагностике заболеваний важно определить место, где наиболее четко проявляется боль. При аппендиците, когда воспаляется червеобразный отросток — аппендикс, боль появляется сначала тупая под ложечкой или в пупочной области, вызывая тошноту и скачок температуры до 37,2-37,9 градусов. Потом начинает болеть и колоть внизу живота справа. Больному трудно стоять и ходить, он испытывает все нарастающие острые боли в правом боку.
При диагностике заболеваний важно определить место, где наиболее четко проявляется боль. При аппендиците, когда воспаляется червеобразный отросток — аппендикс, боль появляется сначала тупая под ложечкой или в пупочной области, вызывая тошноту и скачок температуры до 37,2-37,9 градусов. Потом начинает болеть и колоть внизу живота справа. Больному трудно стоять и ходить, он испытывает все нарастающие острые боли в правом боку.
Болезнь, в зависимости от формы протекания, может быть:
- острой, когда воспаляется его внутренняя оболочка;
- флегмонозной, при гнойном расплавлении ткани;
- прободной, при лопнувшем отростке из-за переполнения его гноем, и попадания его в брюшную полость;
- гангренозной, при нарушении кровообращения в сосудах и омертвении отростка.
Две последние формы течения чреваты осложнением перитонитом, когда гной попадает в брюшную полость.
Диагностику заболевания проводят с помощью анализа крови, пальпации, лапароскопии.
Болезнь может иметь хроническую форму, и тогда ноющие боли в правой стороне внизу живота будут мучить человека продолжительные годы, держа его в страхе перед неотвратимостью острой фазы. Болевые симптомы при хроническом аппендиците схожи с проявлениями острой формы, только боли тянущие и не такие остро-болезненные.
Геморрой
Заболевание возникает в результате патологического варикозного расширения вен прямокишечного сплетения. Появление и выпадение узлов из заднего прохода доставляет большой дискомфорт, кроме того дополнительно сопровождается повышением температуры, болями и выделением крови.
Геморрой различают:
- по механизму развития: врождённый и приобретённый, который в свою очередь может быть первичным (т.е. самостоятельным заболеванием) и вторичным (расширению вен способствуют другие заболевания);
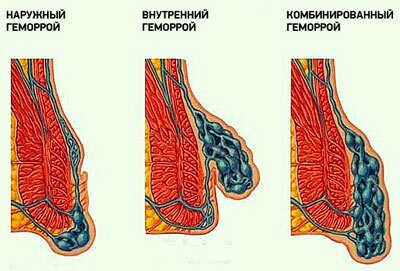
- по месту локализации: наружный, внутренний, комбинированный
При наружной (внешней или анальной) форме происходит выпячивание узлов наружу возле ануса, которые легко можно увидеть невооруженным глазом. При этом человек ощущает постоянный дискомфорт — сначала жжение, зуд, появление боли и крови при дефекации, с развитием болезни болезненные ощущения становятся постоянными, значительно усиливаясь при прикосновении.
При внутренней — болезнь развивается в просвете прямой кишки, под её слизистой оболочкой. Чаще всего на начальной стадии болезненность отсутствует. Заподозрить развитие заболевания можно по наличию капелек крови на туалетной бумаге после дефекации, по ощущению неполного опорожнения кишечника, чувству дискомфорта возле ануса. Также могут появляться раздражительность, головная боль, снижение половой функции, нарушения аппетита. При прогрессировании болезни могут возникать боли во время и/или после дефекации, зуд анального отверстия, начинают выпадать наружу геморроидальные узлы.
Комбинированная — представляет собой совокупность внутренней и наружной форм.
- по стадиям развития — выделяют 4 стадии в развитии внутренней формы:
1.Начинается формирование болезни, что проявляется появлением крови после освобождения кишечника, при обследовании можно увидеть усиление сосудистого рисунка на слизистой. Эти ранние симптомы не причиняют особых неудобств. В это время, как раз, и полезно начинать лечение последствий и устранение причин.
2.Появляется зуд, усиливаются болевые ощущения и кровяные выделения, сопровождающиеся выпадением узлов наружу (обычно при дефекации), но их человек может вправлять сам. На данном этапе эффективны медикаменты местного значения и процедуры, позволяющие устранить варикозное расширение вен.
3.Выделение кровяных выделений уже не редкость и болевые ощущения высокой интенсивности постоянны. Выпадение узлов происходит не только при посещении туалета, но и при малейших физических нагрузках. Для возвращение их на место требуются специальные приспособления или помощь других людей. Лечение заключается в применении малоинвазивных хирургических методов.
4.Очень сильные боли в области ануса и в животе, обильные кровотечения. Узлы постоянно находятся снаружи и нет возможности вставить их в задний проход, даже при помощи постороннего человека. Лечение заключается в полном удалении узлов, данная операция имеет название геморроидэктомия.
- по характеру проявления: хронический и острый
Хроническая форма возникает в результате гиподинамичного образа жизни, частого поднятия тяжестей, запоров, беременности и родов, большого употребления острой и тяжёлой пищи. На начальной стадии обычно наблюдаются слабый дискомфорт и небольшое выделение крови после дефекации, зуд заднего прохода, чувство тяжести в области анального отверстия. С развитием заболевания неприятные симптомы усиливаются — появляются боли и жжение после дефекации, усиление кровотечений, которые чаще всего способствуют обострению заболевания и его перехода в острую форму.
Итак, острый геморрой чаще всего возникает внезапно, из-за закупорки вен сгустками крови, т.е. при тромбозе геморроидального узла. Спровоцировать ситуацию могут увеличенные усилия по освобождению кишечника от каловых масс, при родах, при поднятии тяжести, а также нарушенная диета. При этом боль резко усиливается, воспаляется вся нижняя часть прямой кишки, что приводит к жгучей боли во время и после дефекации, наблюдается повышение температуры тела и практически постоянное небольшое кровотечение. Если на этой стадии человек так же не обратится в лечебное учреждение, то начнётся тромбофлебит, может произойти подкожный разрыв и образоваться гематома, дальнейшее ущемление приведёт к некрозу, о чём будут свидетельствовать плотные узлы сине-багрового цвета, размером 2.5-3 см. Кроме мучительных болей распирающего характера и высокой температуры, могут наблюдаться задержки мочеиспускания и дефекации, что требует немедленной госпитализации больного.
В зависимости от жалоб, стадии заболевания и его формы, диагностика может включать в себя:
- ручное ректальное исследование (является первичной диагностикой);
- ректороманоскопию — один из самых достоверных методов, позволяющий исследовать прямую кишку и нижний отдел сигмовидной;
- колоноскопию;
- ирригоскопию;
- лабораторные исследования кала на скрытую кровь и копрограмму;
- анализ крови для определения уровня гемоглобина (при геморрое возможно его снижение).
Язвенный колит
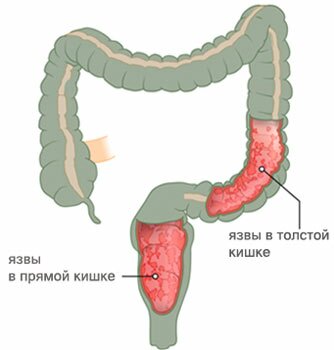 Локализующийся воспалительный процесс, в слизистой оболочке толстой кишки, называется колитом. На том месте, где возникло воспаление, нарушается кровообращение и повышается проницательность сосудов, сопровождаясь дистрофией ткани и пролиферацией клеток. В зависимости от вида воспалительной реакции различают – катаральный, фибринозный, некротический и язвенный колит.
Локализующийся воспалительный процесс, в слизистой оболочке толстой кишки, называется колитом. На том месте, где возникло воспаление, нарушается кровообращение и повышается проницательность сосудов, сопровождаясь дистрофией ткани и пролиферацией клеток. В зависимости от вида воспалительной реакции различают – катаральный, фибринозный, некротический и язвенный колит.
Происходит непрерывный процесс поражения слизистой толстой кишки.
Причинами заболевания могут быть:
- туберкулез;
- брюшной тиф;
- сифилис;
- инфекционные заболевания, вызываемые бактериями рода шигелл, например, дизентерия.
Симптомы заболевания:
- выделение крови и гноя из прямой кишки;
- жидкий стул и метеоризм;
- исчезновение аппетита;
- резкая потеря веса;
- общая слабость;
- нарушения водно-электролитного баланса;
- боль в суставах;
- отрыжка, изжога, тошнота, рвота и боли в животе.
Для диагностики применяются колоноскопия и ирригоскопия, также исследуется анализ крови, в котором обнаруживается увеличенное количество лейкоцитов, снижение уровня эритроцитов и гемоглобина, повышение уровня С-реактивных белков, гамма-глобулинов.
Лечение проводится при госпитализации и направлено на:
- восполнение потерь воды, натрия, калия;
- борьбу с дисбактериозом кишечника;
- уменьшение воспалительных процессов на слизистую оболочку толстой кишки.
Из продуктов разрешается употреблять ягоды черемухи, айву, крепкие чаи. Полезно употребление протертых каш, слизистых супов. Мясные и рыбные продукты лучше готовить на пару. Ограничивают употребление сырых овощей и продуктов, богатых клетчаткой.
Илеит
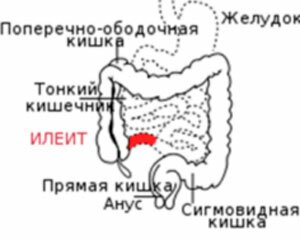 Является заболеванием, при котором воспаляется подвздошная кишка. Произойти это может в результате отравления любой этиологии или заражения ротовирусной, энтеровирусной и другими инфекциями, при этом заболевание протекает остро и проявляется сильной болью в правой стороне живота (подвздошная область), урчанием, вздутием, частым поносом (более 15 раз в сутки), тошнотой, рвотой, повышением температуры почти до 40 С. Часто воспаление проходит само после устранения причины, т.е. выведения отравляющих веществ или гибели вируса.
Является заболеванием, при котором воспаляется подвздошная кишка. Произойти это может в результате отравления любой этиологии или заражения ротовирусной, энтеровирусной и другими инфекциями, при этом заболевание протекает остро и проявляется сильной болью в правой стороне живота (подвздошная область), урчанием, вздутием, частым поносом (более 15 раз в сутки), тошнотой, рвотой, повышением температуры почти до 40 С. Часто воспаление проходит само после устранения причины, т.е. выведения отравляющих веществ или гибели вируса.
Хроническая форма может развиться при наличии глистов, сопутствовать другим воспалительным заболеваниям кишечника (дуоденит, еюнит, тифлит, болезнь Крона и пр), стать осложнением туберкулёза или брюшного тифа.
Провоцирующими факторами являются:
- гиподинамичный стиль жизни;
- злоупотребление жирной, острой пищей;
- наличие вредных привычек (табакокурение, алкоголизм);
- ранее проводимые операции на кишечнике;
- наследственная предрасположенность.
Из-за того, что заболевание не имеет специфических симптомов (обычно при нём живот урчит, немного вздувается, несильно болит справа, иногда после еды появляется жидкий желтоватый стул с частицами пищи) и нельзя оценить состояние подвздошной кишки с помощью эндоскопических исследований, диагноз установить достаточно сложно.
Обычно для этого используют лабораторные методы исследования крови (в которой наблюдаются признаки воспаления, недостаточное количество белка и микроэлементов) и кала (позволяющие обнаружить следы жизнедеятельности вирусов и бактерий, непереваренные пищевые волокна, скрытую кровь). А также рентгенографию пассажа бария по тонкому кишечнику, в ходе которой можно обнаружить спазмированные участки, непроходимость, свищи, стриктуры, проблемы с моторикой подвздошной кишки.
Лечение, в первую очередь, заключается в соблюдении 5-ти разового режима питания и диеты, богатой кисломолочными продуктами и исключающей жирные, жареные, острые блюда. Из медикаментозных средств назначаются ферментативные, пробиотические, вяжущие, нормализующие моторику кишечника препараты, а также витамины и минералы.
Цистит
Болезнь появляется, когда мочевой пузырь подвергается инфекционному воспалительному процессу. Обычно возбудителем становится кишечная палочка, проникающая в мочеиспускательный канал из прямой кишки. В результате — частое мочеиспускание, сопровождающееся сильной жгучей болью, резью, зудом. При этом частота позывов к мочеиспусканию не ведет к увеличению обычного суточного объема мочи.
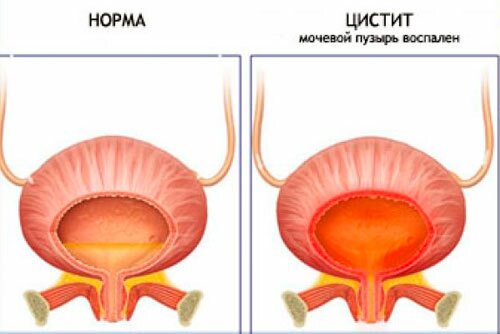
Также у заболевшего отмечаются следующие симптомы:
- болит кишечник внизу живота (в области лобка) и поясница;
- повышается температура;
- появляется кровь в моче, она становится мутной и сильно пахнущей.
Провоцирующими факторами являются:
- инфекционные заболевания;
- мочекаменная болезнь;
- ослабленный иммунитет;
- постоянное долгое сдерживание позывов к мочеиспусканию;
- наличие запоров;
- травма мочевого пузыря;
- переохлаждение организма.
Диагностику проводят при помощи инструментальных методов (УЗИ, цистоскопия) и лабораторных (анализы крови и мочи), в которых обнаруживается повышенное количество белка, лейкоцитов, эритроцитов.
Лечение цистита дает положительный результат при применении специальных антибиотиков широкого спектра действий, но назначить их может только врач. Также поможет соблюдение диеты, ведение здорового образа жизни, ношение не обтягивающего белья из натуральных тканей.
Уретрит
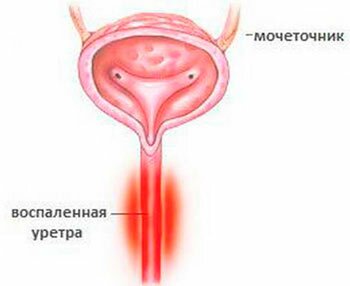 Является воспалением мочеиспускательного канала, чаще вызываемого инфекцией венерического (гонококк, хламидия, трихомонада, микоплазма и др) или не венерического (стрептококк, стафилококк, кишечная палочка, протей и др) происхождения. Первая попадает в уретру при половом контакте от заражённого партнёра, вторая — по кровеносным и лимфатическим сосудам при наличии хронических воспалительных заболеваний, в т.ч. кариесе. Также воспаление может иметь аллергическую, токсическую, лучевую природу, но поскольку это встречается крайне редко, то в рамках данной статьи мы не будем рассматривать эти ситуации.
Является воспалением мочеиспускательного канала, чаще вызываемого инфекцией венерического (гонококк, хламидия, трихомонада, микоплазма и др) или не венерического (стрептококк, стафилококк, кишечная палочка, протей и др) происхождения. Первая попадает в уретру при половом контакте от заражённого партнёра, вторая — по кровеносным и лимфатическим сосудам при наличии хронических воспалительных заболеваний, в т.ч. кариесе. Также воспаление может иметь аллергическую, токсическую, лучевую природу, но поскольку это встречается крайне редко, то в рамках данной статьи мы не будем рассматривать эти ситуации.
Надо отметить, что даже ИППП не всегда сразу заявляют о себе уретритом, не говоря уже об обычных хронических заболеваниях, с которыми люди живут десятилетиями, при этом не страдая воспалением мочевыводящих путей. Т.е. должен быть толчок, который обычно связан с:
- переохлаждением;
- высокой физической нагрузкой;
- частым употреблением острых, кислых, солёных, маринованных блюд;
- употреблением малого количества воды;
- травмами половых органов;
- медицинскими манипуляциями, воздействующими на слизистую уретры.
Основными симптомами болезни являются боль, жжение, резь, зуд во время мочеиспускания и полового акта. Также появляются обильные или скудные выделения различной консистенции и цвета, которые зависят от вида возбудителя.
Диагностика заключается в исследовании мазков из уретры под микроскопом и с помощью бактериального посева на наличие микроорганизмов, а также выявление их природы. Также с целью оценки состояния мочевыводящих путей проводятся уретроскопия и УЗИ.
Основой лечения является приём антибиотиков, которые назначаются в зависимости от вида возбудителя. Также используются иммуностимуляторы и специальные смеси для промывания мочеиспускательного канала. Для усиления терапевтического эффекта необходимо соблюдать диету и воздерживаться от половых сношений.
Что делать
Итак, если болит низ живота, даже не сильно, с правой стороны, необходимо:
- уложить больного в постель и помочь принять позу, при которой боль уменьшается;
- вызвать скорую помощь, если сильные боли сопровождаются тошнотой, рвотой, высокой температурой, или если заболевший ребёнок, пожилой человек, беременная женщина;
- пока едет бригада скорой помощи вспомнить обо всех имевшихся симптомах — характере и локализации боли, скачках температуры, наличии поноса или запора, а также подготовить паспорт и полис, чтобы не возникло сложностей при необходимости госпитализации.
можно:
- для уменьшения боли положить пакетик с холодной водой на эпицентр болевых ощущений;
- вызвать рвоту с помощью солевого или марганцевого раствора, если наблюдаются явные признаки отравления.
нельзя:
- давать обезболивающие и жаропонижающие средства (исключение: 38 С — у детей, 39 С — у взрослых), чтобы не ввести врача в заблуждение, испортив картину ярких симптомов;
- делать клизму;
- давать еду (исключение — младенцы на грудном вскармливании).
При появлении болей в правом боку живота необходимо всегда помнить, о расположенных там важных органов. Это сподвигнет вас не ждать и думать, что само все пройдет, поскольку, промедлением вы подвергаете себя либо своих родственников большой опасности, худшая из которых — летальный исход.