Боль, которая локализуется в левом боку снизу, может быть признаком патологий как внутренних органов, которых в этой области расположено немало, так и заболеваний костно-мышечной и кровеносно-лимфатической систем. Для того, чтобы определить почему болит левый бок внизу живота, специалисту, который проводит первичный осмотр больного, необходимо учитывать дополнительные жалобы пациента на те или иные симптомы. Чаще всего сопровождающими боль симптомами являются расстройства ЖКТ, повышение температуры, чувство тошноты, усталости и пр. Если же другие признаки, кроме боли, отсутствуют, важную роль в диагностике играет ее характер.
Содержание
Виды боли
Левосторонние боли, которые локализуются внизу живота, разнятся по характеру, что помогает заподозрить у пациента наличие той или иной патологии.
- Тупая ноющая боль слева
Такой болевой синдром чаще всего встречается при односторонних «женских» патологиях. В случае если женщина дополнительно ощущает общее недомогание, слабость, утомляемость, а также повышение температуры тела, то здесь, как правило, речь идет о заболеваниях репродуктивной системы воспалительного характера.
- Тянущая боль слева
Как правило, такой симптом присущ гнойным заболеваниям органов малого таза. Боль возникает вследствие растяжения связок в паховой области, ущемленных грыжах. Нередко болевой синдром тянущего характера сопровождает онкологические патологии, причем с развитием заболевания болезненность значительно усиливается.
- Колющая боль слева
Колющая боль может указывать на патологии почек, наличие эрозий на слизистой уретры или мочеточника. Также колющая боль служит сигналом о скором разрыве кисты яичника, или может быть следствием метеоризма.
- Резкая боль слева
Состояние, при котором пациент испытывает резкую боль внизу живота с левой стороны, бывает вызвано спастическими сокращениями, прохождением камня, разрывом связок, сосредоточенных в паховой зоне, разрывом кисты яичника или яичника, расширением лоханки почки или мочевого пузыря, воспалительными процессами во внутренних органах.
Возможные заболевания
Заболевания селезенки
Заворот селезенки
Если патология прогрессирует медленно, то клиническая картина смазана, слабо выражена. Заболевание проявляет себя:
- болью в левом боку, интенсивность которой варьируется от слабой, до нестерпимой;
- повышенным газообразованием;
- незначительным ухудшением общего состояния пациента.
Если недуг развивается стремительно, то клиника выражена ярко и представлена следующими симптомами:
- внезапные резкие боли;
- рвота;
- обмороки;
- раздражение брюшины;
- кишечный парез.
Диагностировать заворот селезенки, развитие которого идет стремительно, достаточно сложно, т. к. симптоматика патологии очень схожа с проявлениями заворотом кишечника, перекрута ножки кисты яичника, беременности, воспаления аппендикса, почечной колики. При медленном течении болезни дооперационная диагностика является более доступной.
Лечение патологии заключается в полной резекции селезенки.
Абсцесс селезенки
Состояние, характеризующееся накоплением в органе гноя. Часто абсцессы спровоцированы травмированием органа, при котором не произошел разрыв капсулы, сепсисом, лимфопролиферативными патологиями хронического течения, СПИДом.
Симптомы:
- резкая боль в левой части живота;
- болезненность в области поясницы;
- метеоризм;
- повышение температуры до критических отметок (40-42 градуса);
- безразличие, вялость, усталость.
Боль при абсцессе селезенки характеризуется нарастающей интенсивностью, пациенты описывают болевой синдром, как распирающий. Практически всегда боль не удается купировать при помощи обезболивающих.
Диагностика абсцесса селезенки заключается в сборе анамнеза, ультразвуковом исследовании печени и томографии органов брюшины.
Лечение патологии включает в себя использование антибиотиков широкого спектра действий или же хирургическое вмешательство.
Хронический лимфо-, миелолейкоз
Лимфолейкоз — злокачественное заболевание лимфатических тканей, проявляющее себя следующими признаками:
- мигрень;
- слабость;
- повышение температуры;
- боль в животе;
- расстройство ЖКТ;
- резкая потеря массы тела;
- расстройство аппетита;
- одышка;
- увеличение размера селезенки, печени;
- высокое потоотделение;
- воспаление лимфатических узлов;
- болезненность верхних и нижних конечностей, в позвоночном столбе;
- геморроидальная сыпь;
- расстройства функций ЦНС;
- тромбоцитопения;
- психические и эмоциональные расстройства.
Миелолейкоз — онкологическая патология крови, симптомами которой является:
- боль и чувство тяжести в левом боку живота;
- слабость;
- утомляемость;
- потеря массы тела;
- чрезмерная потливость;
- инфаркт селезенки;
- несвойственная пациенту долгая эрекция (для мужчин), доставляющая массу болевых ощущений.
Диагностика как лимфо-, так и миелолейкоза проводится комплексно и, как правило, включает в себя:
- осмотр специалистом, сбор анамнеза;
- развернутое исследование крови;
- анализ костного мозга;
- биопсия;
- иммунофенотипирование;
- исследование на цитогенетику.
Лечение патологий сводится к проведению химиотерапии, биоиммунотерапии, лучевой терапии, оперативному удалению селезенки.
Острое расширение селезенки
Патология, возникающая вследствие воспалительного процесса или при нарушениях оттока крови, которая проявляется:
- ноющей левосторонней болью внизу живота;
- повышением температуры;
- расстройством функций ЖКТ;
- чувством постоянной переполненности желудка;
- боль, иррадиирующая в область плеча и предплечья.
Диагностика состояния заключается во врачебном осмотре, сборе анамнеза, пальпации, рентгенографическом исследовании области брюшины, КТ, МРТ.
Лечение острого расширения селезенки направлено на устранение причины, вызвавшей данное состояние. Для лечения используют также лучевую терапию. Редко производится удаление селезенки.
Инфаркт селезенки
Состояние, которое возникает из-за тромбоза или эмболии сосудов органа. Нередко наблюдается отмирание некоторых участков селезенки. Патология имеет следующие признаки:
- резкая внезапная боль в левой части живота;
- стремительный рост температуры тела;
- тошнота и сопутствующая ей рвота;
- вздутие живота;
- кишечная атония.
Подтвердить инфаркт селезенки можно при помощи компьютерной томографии с введением контраста в сосуды, МРТ. Также используется УЗИ и радиоизотопное сканирование.
В основу лечения входит устранение причины развития патологии, прием обезболивающих препаратов и соблюдение постельного режима. В некоторых случаях назначаются тромболитические лекарственные средства и антикоагулянты. Если развивается абсцесс показано оперативное вмешательство.
Заболевания толстого кишечника
Болезнь Крона
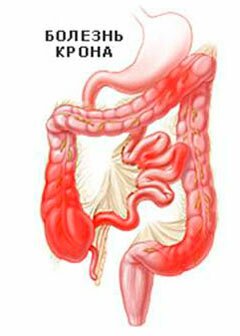 Хроническое воспаление ЖКТ, которое характеризуется образованием в органах узелков (гранулем).
Хроническое воспаление ЖКТ, которое характеризуется образованием в органах узелков (гранулем).
Симптомы заболевания разделяют на кишечные и внекишечные.
Кишечные проявления:
- понос;
- различные по интенсивности боли в животе — от тупых и длительных до острых и кратковременных (преимущественно слева);
- воспаления в области заднепроходного отверстия.
Внекишечные проявления:
- повышение температуры тела;
- снижение веса пациента;
- апатия, слабость, чувство постоянной усталости;
- анемии;
- желчнокаменная болезнь.
Диагностика патологии основывается на:
- сборе анамнеза, в том числе и семейного;
- врачебном осмотре, пальпации;
- клинических исследованиях крови;
- биохимических исследованиях крови;
- исследовании мочи и кала на возможное наличие крови;
- копрограмме.
Для подтверждения диагноза используется также:
- УЗИ внутренних органов;
- эзофагогастродуоденоскопия;
- колоноскопия с использованием специальных красящих пигментов;
- эндоскопия видеокапсульная;
- ирригоскопия
- хромоэндоскопия;
- электрогастроэнтерография.
Лечение патологии направлено на устранение воспаления в кишечнике, для чего используют кишечные противовоспалительные средства, производные салициловой кислоты. Нередко используют гормоны, иммунодепрессанты, антибиотики. В тяжелых случаях проводится резекция больного участка кишечника. Важной составляющей эффективного лечения является соблюдение специальной диеты, прием витаминных препаратов.
Не специфический язвенный колит
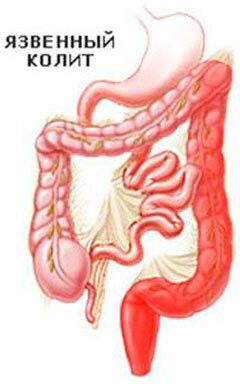 Иммунное воспаление слизистой толстого кишечника, для которого характерны:
Иммунное воспаление слизистой толстого кишечника, для которого характерны:
- ноющие и режущие боли в животе, особенно слева;
- понос;
- метеоризм;
- расстройство аппетита;
- дисбаланс воды и электролитов в организме;
- лихорадка.
Диагностика патологии включает:
- осмотр пациента;
- сбор анамнеза;
- физикальный осмотр;
- пальпацию прямой кишки, ректороманоскопию, осмотр прианальной области;
- рентген брюшной полости;
- биопсию слизистой кишечника;
- колоноскопию;
- УЗИ брюшины, малого таза, забрюшины;
- лабораторные исследования крови, мочи, кала.
Лечение включает в себя:
- назначение особого режима питания;
- использование препаратов, в состав которых входит 5-ацетилсалициловая кислота;
- применение гормонов;
- кратковременное использование кортикостероидов;
- назначение иммунодепрессантов.
Атония
Состояние, при котором отмечается нарушение при попытках опорожнения кишечника. Атония имеет следующие признаки:
- увеличение временного промежутка между актами дефекации;
- затруднение стула;
- запоры;
- метеоризм;
- резкая, иногда ноющая боль в животе;
- слабость;
- повышение температуры;
- расстройства аппетита;
- повышение АД;
- дискомфорт, чувство тяжести в животе.
Диагностика предусматривает определение причин, вызвавших развитие патологи. Также необходим детальный опрос пациента специалистом, клиническое исследование кала, бакпосев кала, колоноскопия.
Лечение атонии состоит из назначения пациенту определенной диеты, проведения физиопроцедур, назначения спазмолитических лекарственных препаратов.
Дивертикулёз
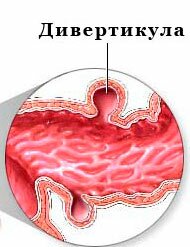 Патология, при которой в стенке кишки, из-за уменьшения её эластичности, формируются дивертикулы — небольшие выпячивания, размером 1-2 см.
Патология, при которой в стенке кишки, из-за уменьшения её эластичности, формируются дивертикулы — небольшие выпячивания, размером 1-2 см.
Симптомы:
- непостоянные боли, которые носят приступообразный, тупой или ноющий характер, локализующиеся, чаще всего, в левой области живота;
- боль, иррадиирующая в область анального отверстия, пояснично-крестцового позвоночного отдела, паховую области, ягодицы;
- упорные запоры;
- запоры, чередующиеся с диареей;
- обильное выделение слизи;
- метеоризм;
- зловонное отхождение газов;
- ложные позывы на дефекацию;
- частое опорожнение кишечника;
- боль при пальпации по ходу толстого кишечника.
Для выявления заболевания используют клинические анализы крови и кала, а также визуальный осмотр с помощью ирриго- и колоноскопии.
Неосложнённое течение дивертикулёза лечится в домашних условиях, в основном с помощью диеты, главной задачей которой является нормализация стула. Регулярное опорожнение кишечника не даёт образовываться новым дивертикулам и воспаляться уже имеющимся. Если же возникает кровотечение или гнойное воспаление, то без хирургического вмешательства уже не обойтись.
Заболевания тонкого кишечника
Мальабсорбция
Хроническое расстройство процесса переваривания, транспортировки и всасывания питательных веществ, которое имеет следующие симптомы:
- диарея;
- стеаторея;
- боль в левой части живота, чаще тупая, ноющая;
- гиповитаминоз;
- снижение массы тела больного;
- астеновегетативный синдром;
- анемия.
Диагностика недуга основывается на лабораторных инструментальных методах, которые включают в себя:
- общий анализ крови;
- копрограмму;
- биохимическое исследование крови;
- рентгенографию;
- МСКТ;
- УЗИ.
Целиакия
Хроническая патология, связанная с врожденным неприятием глютена, который содержится в злаках.
Симптомы целиакии:
- мальабсорбция;
- частое испражнение кишечника, каловые массы при этом имеют серый оттенок;
- увеличение объема каловых масс;
- присутствие жира, слизи в каловых массах;
- метеоризм;
- непереносимость продуктов молочного происхождения;
- острые боли в животе, особенно в его левой части, усиливающиеся после приема пищи;
- снижение аппетита.
Со стороны других органов и систем отмечаются такие симптомы, как остеопороз, остеомаляция, мышечный гипотонус, болезненные ощущения в костях, замедление роста, чувство постоянной жажды, бледность кожи, снижение массы тела, разрушение эмали зубов.
Диагностика:
- сбор анамнеза, в том числе семейного;
- пальпация живота;
- измерение окружности живота;
- клинические исследования крови, кала, мочи;
- биохимическое исследование крови;
- копрограмма;
- анализ кала на присутствие крови;
- фиброгастродуоденоскопия;
- биопсия фрагмента кишечника;
- денситометрия;
- УЗИ органов брюшины;
Лечение целиакии включает в себя пожизненную диету, а также лечение сопутствующих патологии заболеваний.
Заболевания моче-выделительной системы
Воспаление левого мочеточника
Симптомы:
- почечная колика, которая характеризуется резкой, схваткообразной болью в области поясницы и в боку со стороны воспаления, нередко иррадиирующая в гениталии и наружную часть бедер;
- повышение температуры, АД;
- чувство тошноты, рвота;
- частые позывы к опорожнению мочевого пузыря;
- болезненность при мочеиспускании;
- затрудненное отхождение мочи;
- ухудшение общего самочувствия;
- потеря аппетита;
- головная боль.
Диагностика заключается в использовании ряда исследований:
- ОАК;
- биохимическое исследование крови;
- урография;
- цистоскопия;
- уретроскопия;
- катетеризация;
- УЗИ надпочечников и почек.
Лечение зависит от причины, вызвавшей воспалительный процесс. Чаще всего используют:
- спазмолитики;
- специальную диету;
- антибиотики;
- противовоспалительные препараты;
- физиотерапевтическое лечение;
- оперативное вмешательство.
Воспаление мочеиспускательного канала
Обычно происходит из-за попадания инфекции — либо гонококка, хламидии, трихомонады, микоплазмы и пр., тогда говорят о специфическом уретрите, либо вызывается стрептококками, стафилококками, кишечными палочками и др, тогда болезнь является неспецифической. Редко воспаление происходит в результате токсического, аллергического, лучевого и других воздействий.
Симптомы:
- болезненность и чувство жжения в уретре;
- зуд, режущие боли при мочеиспускании;
- болезненность в боку, пояснице, области крестца;
- выделения гноя из уретры.
Диагностировать воспаление мочеиспускательного канала помогают клинические исследования крови и мочи, УЗИ органов малого таза. Лечение заболевания производится путем антибактериальной терапии.
Гидроуретеронефроз
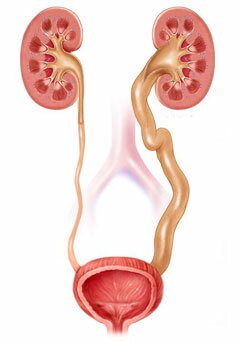 Патология, характеризующаяся расширением мочеточника, лоханки и чашечек, которое приводит к дисфункции почек и атрофии паренхимы.
Патология, характеризующаяся расширением мочеточника, лоханки и чашечек, которое приводит к дисфункции почек и атрофии паренхимы.
Основным проявлением заболевания является ноющая боль в животе в области боков.
Диагностировать патологию возможно путем экскреторной урографии, а если у пациента присутствует хроническая недостаточность функций почек, то используют метод ретроградной урографии.
Лечение хирургическое и состоит в устранении препятствия, удалении мочеточника и/или почки.
Женские заболевания
Синдром Аллена-Мастерса
Заболевание, развивающееся на фоне разрыва маточных связок. Симптомами патологии являются:
- схваткообразные болевые ощущения в животе, паху и пояснице незадолго до менструальных кровотечений и во время менструации;
- тошнота, рвота;
- боль ноющая, пульсирующая, иррадиирующая в ноги, прямую кишку;
- диспареуния;
- болезненность при интимной близости;
- быстрая утомляемость;
- усиление болевого синдрома при длительных пеших прогулках.
Диагностическое исследование проводится при помощи общего осмотра, пальпации, УЗИ органов малого таза, лапароскопии.
Единственным способом лечения патологии является лапароскопическое оперативное воздействие.
Внематочная беременность
Кроме общих признаков беременности, при внематочном ее развитии отмечаются следующие симптомы:
- боль внизу живота, преимущественно со стороны имплантации зародыша;
- выделения крови из влагалища.
Среди критических признаков беременности вне полости матки выделяют:
- резкая боль в животе;
- интенсивная нарастающая боль внизу живота;
- нарастающая слабость;
- бледность кожи;
- головокружения, обмороки;
- обильное кровотечение из половых органов.
Диагностика внематочной беременности заключается в пальпации и УЗИ органов малого таза.
Лечение проводится только путем срочного хирургического вмешательства.
Сальпингит
Воспаление маточных труб инфекционного происхождения. К симптомам можно отнести:
- сильная боль внизу живота (соответственно снизу от воспаленной трубы);
- фебрилитет;
- озноб;
- общая интоксикация.
Диагностировать сальпингит можно при помощи проведения бимануального исследования, исследования мазков на бактериоскопию и бактериологию, эхографии.
Лечение включает в себя прием антибактериальных препаратов, физиопроцедур, проведение лапароскопии.
Сальпингоофорит (левосторонний)
Воспаление левого придатка, которое развивается по причине его инфицирования. Клинические проявления:
- острые или тупые ноющие боли внизу живота, которые усиливаются перед менструальным кровотечением;
- болезненность при половом акте в основном в области слева;
- нарушения менструального цикла;
- общая слабость;
- незначительное повышение температуры тела.
Диагностика заключается в обследовании женщины, пальпации, УЗИ органов малого таза, исследованиях крови и мочи. Иногда необходима лапароскопия.
Лечение включает в себя прием противовоспалительных, противомикробных, противогрибковых, рассасывающих препаратов.
Киста яичника
Доброкачественное образование, которое имеет следующие признаки:
- болезненность внизу живота с той стороны, в которой образовалась киста;
- болезненность при интимной близости;
- нарушения менструального цикла.
Диагностика кисты яичника включает в себя лабораторное исследование мочи, крови и мазка, а также УЗИ органов малого таза.
Лечение заболевания сводится к применению гормональной терапии, использованию иммуностимуляторов и физиопроцедур. Иногда производится удаление кисты лапароскопическим методом.
Апоплексия яичника
В случае позднего обнаружения кисты, а также при других острых и хронических воспалительных процессах, вызывающих дистрофические и склеротические изменения в тканях, может произойти разрыв придатка матки.
Главными признаками апоплексия являются:
- сильная боль внизу живота;
- тошнота и рвота;
- повышение температуры тела.
Диагностика основывается на ультразвуковом исследовании, а лечение включает в себя хирургическое вмешательство.
Мужские заболевания
Простатит
 Воспаление и отек предстательной железы, имеющее следующие признаки:
Воспаление и отек предстательной железы, имеющее следующие признаки:
- боль внизу живота, в области промежности, мошонке;
- расстройство мочеиспускания;
- сексуальные расстройства (нарушение потенции, снижение либидо);
- изменение качества количества спермы;
- расстройство оргазма.
Диагностировать простатит у мужчин помогают:
- урологический осмотр;
- сбор анамнеза;
- исследование предстательной железы путем пальцевого ректального осмотра;
- анализ секрета простаты;
- анализ на ИППП;
- бакпосев секрета простаты и мочи;
- обзорная урография;
- УЗИ и ТРУЗИ.
Лечение простатита включает в себя медикаментозную терапию, физиопроцедуры.
Фуникулит
Воспаление семенного канатика, проявляющее себя:
- боль в области мошонки;
- острая боль в паховой зоне и внизу живота;
- боль, иррадиирующая в поясницу.
Диагностика заболевания состоит из общего осмотра пациента, тщательной пальпации, сборе анамнеза и проведения УЗИ.
Лечение фуникулита заключается в применении сильнодействующих противовоспалительных препаратов, соблюдении строгого постельного режима, антибактериальной терапии.
Везикулит
Воспаление семенных пузырьков, клиническая картина которого представляется следующими симптомами:
- ноющая боль в промежности, внизу живота, паховой зоне, которая усиливается при опорожнении кишечника, семяизвержении, а также при наполнении мочевого пузыря;
- общая слабость;
- повышение температуры тела;
- выделение гноя.
Диагностика:
- общий осмотр пациента;
- ректальное исследование;
- УЗИ малого таза;
- бакпосев секрета;
- лабораторное исследование мочи и крови.
Лечение проводится при помощи антибиотиков, Также проводят симптоматическую терапию, для чего используют жаропонижающие и обезболивающие препараты. Для ускорения выздоровления рекомендованы массаж простаты и физиопроцедуры.
Рак предстательной железы
Онкологическое заболевание, характеризующееся:
- учащенным мочеиспусканием;
- болью внизу живота, в промежности;
- присутствием крови в сперме и/или моче.
При метастазах отмечается:
- болезненность в костях;
- переломы костей;
- болезненность в груди;
- длительная задержка мочи;
- резкое похудание;
- слабость;
- бледность кожных покровов.
Диагностика заключается в пальцевом ректальном исследовании, проведении анализа крови на простатспецифический антиген, УЗИ простаты, КТ, рентгенографии, биопсии.
Лечение основано на хирургическом удалении железы, гормотерапии, лучевой терапии, брахитерапии.
Заболевания суставов
Коксартроз
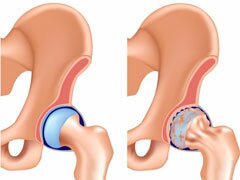 Постепенное разрушение тазобедренного сустава, вызванное нарушениями кровообращения и обмена веществ, перегрузками тазобедренного сустава, гормональными изменениями и затяжным стрессом.
Постепенное разрушение тазобедренного сустава, вызванное нарушениями кровообращения и обмена веществ, перегрузками тазобедренного сустава, гормональными изменениями и затяжным стрессом.
Основными симптомами являются:
- боль в бедре, паховой области, в нижнем отделе позвоночника;
- боль, иррадиирующая в боковую область живота;
- болезненность при движениях;
- хруст в суставе при движении;
- двигательное ограничение в больном участке;
- мышечная атрофия бедра.
Диагностика проводится путем лабораторных исследований крови, мочи, синовиальной жидкости, а также при помощи УЗИ, МРТ, КТ.
Лечение может быть медикаментозным, физиотерапевтическим, хирургическим.
Асептический некроз
Возникает в результате плохого кровоснабжения верхней части бедренной кости, которое может быть вызвано травмой (перелом, вывих), другими заболеваниями (диабет, серповидно-клеточная анемия, подагра, болезнь Гоше) или длительным приёмом стероидных препаратов.
Симптомы:
- боль в тазобедренной области, отдающая в пах, ягодицы, переднюю часть бедра, нижнюю часть позвоночника;
- появление хромоты;
- ограничение подвижности сустава.
Диагностика проводится при помощи лабораторных методов исследования, рентгенографии, УЗИ, МРТ и КТ.
Лечение может быть как медикаментозным и физиотерапевтическим, так и оперативным.
Болезнь Пертеса
Патология, являющаяся одной из разновидностей асептического некроза, в основном встречается в детском и подростковом возрасте, причём у мальчиков в 3 раза чаще, чем у девочек.
Симптомы:
- боли в суставах;
- боль внизу в боку (в зависимости от того, какой сустав поражен);
- гипотрофия мышц ягодиц.
Диагностические мероприятия включают в себя аппаратную проверку с помощью КТ, МРТ, рентгенографии, УЗИ сустава, а также лабораторное исследование крови, мочи.
Лечение представляет собой комплекс мероприятий, состоящий из лечебной физкультуры, физиопроцедур, массажа, медикаментозной терапии в виде остео- и хондропротекторов, использования ортопедических приспособлений, а также хирургического вмешательства при 2-3 стадии заболевания.
Заболевания кровеносной и лимфатической систем
Варикозное расширение вен малого таза
Данное заболевание встречается в основном у женщин, причиной могут стать гинекологические заболевания, тяжёлый физический труд, осложнения после беременности и родов, а также нарушения в строении соединительной ткани.
Симтомы:
- ноющая боль в нижней части живота, отдающая в поясницу и паховую область;
- обильные выделения из влагалища;
- выраженный ПМС;
- дисменорея;
- боль в промежности.
Определить наличие патологии можно при помощи:
- осмотра специалиста;
- пальпации внутренних стенок малого таза;
- УЗИ системы вен;
- доплерографии;
- лапароскопии;
- селективной оварикографии.
Лечение включает в себя терапию медикаментозными препаратами и лечебную гимнастику.
Левосторонний паховый лимфаденит
 Данное заболевание возникает при проникновении в паховые лимфатические узлы патогенных микроорганизмов, таких как стрептококки, стафилококки, диплококки, кишечная и синегнойная палочки, в результате происходит воспаление, которое проявляется:
Данное заболевание возникает при проникновении в паховые лимфатические узлы патогенных микроорганизмов, таких как стрептококки, стафилококки, диплококки, кишечная и синегнойная палочки, в результате происходит воспаление, которое проявляется:
- увеличением размеров лимфатических узлов, расположенных в области паха;
- уплотнением лимфоузлов, если воздействовать на них надавливанием;
- покраснение, отечность кожи на месте воспаления;
- боль внизу живота, в паху, возникающие при двигательной активности;
- ухудшение общего состояния здоровья.
В основу диагностики патологии ложится осмотр и пальпация воспаленных узлов, клинические исследования крови, биопсия лимфоузлов.
Лечение зависит от причины, вызвавшей воспаление. Как правило, терапия включает в себя использование медикаментов, физиопроцедуры.
Несмотря на то, что в статье мы представили огромный список причин, объясняющих почему может появляться левосторонняя боль внизу живота, он далеко не полный, поэтому важно понимать одну простую истину: боль — сигнал организма о каких-либо проблемах. И если появляется болевой синдром, локализующийся внизу левого бока, необходимо срочно обратиться за помощью к специалисту, который проведет детальное обследование и назначит необходимое лечение, ведь выявление любой патологии на ранней стадии значительно увеличивает шансы на выздоровление.