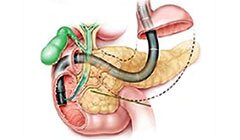
Дуоденальное зондирование — один из методов функциональной диагностики в гастроэнтерологии, применяемый при наличии или подозрении у пациента воспалительных процессов в печени и желчевыводящих путях.
Содержание
- 1 Виды зондирования
- 2 Противопоказания к процедуре
- 3 Эффективность метода
- 4 Кому назначается?
- 5 Подготовка к зондированию
- 6 Как проводится?
- 7 Алгоритм выполнения процедуры
- 8 Ощущения пациента
- 9 Особенности проведения у детей
- 10 Что позволяет выявить?
- 11 Как подготовиться?
- 12 Противопоказания
- 13 Результаты
- 14 Преимущества процедуры перед другими методами
- 15 Возможные осложнения после дуоденального зондирования
- 16 Питание после проведения процедуры
- 17 Что происходит с полученным содержимым
- 18 Что такое бакпосев и зачем он нужен при зондировании
- 19 Нормальные показатели
- 20 Альтернатива дуоденального зондирования
Виды зондирования
В медицинской практике существует несколько видов данного исследования.
- Слепое зондирование (тюбаж) – выполняется с целью принудительного опорожнения желчного пузыря при выявленных в нем застойных процессах и риске образования камней. На УЗИ это определяется как повышение эхогенности желчи. Также манипуляция назначается при пониженном или избыточном тонусе сфинктера Одди, в редких случаях, при запорах – принудительный выброс желчи оказывает послабляющий эффект.
- Фракционное (многомоментное) дуоденальное зондирование – алгоритм данного вида зондирования предполагает сбор дуоденального содержимого через каждые 5 минут.
- Хроматическое – дополняет классическое исследование моментом специфического окрашивания пузырной желчи. Пациенту накануне через 2 часа после ужина дают капсулу, содержащую 0,15 г метиленового синего. Краситель обесцвечивается в крови и вновь приобретает свой цвет, попав в желчный пузырь. Именно окрашенная желчь дает точное понимание о количестве пузырного содержимого. Это особенно важно при нарушении процессов концентрации желчи, а также сократительной функции пузыря. Отсутствие изменения цветовой окраски желчи говорит о непроходимости желчного протока.
- Минутированное зондирование крайне важно при нарушениях сократительной функции пузыря. В процессе исследования это проявляется продленной третьей фазой, отсутствием порции В, после введения раздражителя секреции, либо после повторного введения раздражителя появлением темной сильно концентрированной желчи. Все это говорит о полной или частичной блокаде желчного пузыря и характеризует, тем или иным образом, работу сфинктеров.

Противопоказания к процедуре
Противопоказаниями к проведению дуоденального зондирования являются:
- аневризма аорты;
- инфаркт миокарда;
- язвенная болезнь (обострение);
- опухоль (кровоточащая);
- заболевания верхних дыхательных путей (в тяжелой форме);
- онкология пищевода или желудка;
- коронарная недостаточность;
- холецистит;
- острая стадия желчнокаменной болезни и т. д.
Эффективность метода
 В качестве лечебного мероприятия проведение дуоденального зондирования считается эффективным, если опорожнен желчный пузырь. Техника слепого зондирования считается эффективной, если у пациента исчезла боль в правом подреберье и появились частые позывы в туалет, что определяется сбросом желчи, обладающей слабительными свойствами. При остальных методиках лечебная цель достигнута, если получена пузырная желчь.
В качестве лечебного мероприятия проведение дуоденального зондирования считается эффективным, если опорожнен желчный пузырь. Техника слепого зондирования считается эффективной, если у пациента исчезла боль в правом подреберье и появились частые позывы в туалет, что определяется сбросом желчи, обладающей слабительными свойствами. При остальных методиках лечебная цель достигнута, если получена пузырная желчь.
Диагностическая цель достигнута, если анализ полученного материала выполнен без ошибок. Так, например, сернокислая магнезия может преобразовывать слущенные клетки эпителия, придавая им вид лейкоцитов (в гастроэнтерологической практике их называют лейкоцитоидами).
Кому назначается?
Данная процедура позволяет получить для исследования материал непосредственно из двенадцатиперстной кишки (дуоденум), а также оценить функциональное состояние привратника желудка, сфинктера Одди и самого желчного пузыря.
Подготовка к зондированию
 Процесс подготовки включает два этапа. На первом этапе пациент самостоятельно выполняет предписанные врачом требования, а на втором — готовится к зондированию с помощью медикаментов.
Процесс подготовки включает два этапа. На первом этапе пациент самостоятельно выполняет предписанные врачом требования, а на втором — готовится к зондированию с помощью медикаментов.
1 этап:
- исключение препаратов, обладающих желчегонным эффектом;
- исключение препаратов, обладающих антиспастическим эффектом;
- отсутствие завтрака в день процедуры;
- отказ от курения и употребления спиртных напитков;
- соблюдение диеты (за 1-2 дня до манипуляций).
2 этап. В день процедуры пациенту вводят желчегонные препараты и растворы, открывающие сфинктер желчевыводящих протоков. После забора желчь исследуется и пациенту ставится диагноз.
Диета
Основа диеты — отказ от копченой, острой, жирной и жареной пищи. Из рациона также необходимо исключить: бобовые и молочные продукты, картофель, хлеб, свежие фрукты, сладости с высоким уровнем сахара. Стоит отказаться и от продуктов, образующих газы (редис, капуста, лук, грибы, все крупы, кроме риса).
Запрещено пить чай и кофе, а также сладкие газированные напитки и минеральную воду.
Примерное меню:
- Завтрак (до 9 часов утра): рисовая каша 150-200 г, некрепкий чай без сахара, яйцо вкрутую.
- Обед (с 13 до 14 часов): постный бульон 200-250 г, отварная куриная грудка до 90 г, маленькая горсть сухарей.
- Ужин (с 17 до 18 часов): 100 г сухарей и некрепкий чай без сахара.
Как проводится?
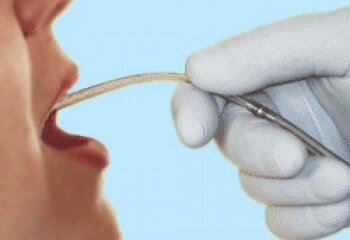 Техника выполнения дуоденального зондирования следующая:
Техника выполнения дуоденального зондирования следующая:
- Пациенту предлагают сесть на стул, слегка опустить голову к груди и широко открыв рот (классическое а-а-а-а у доктора) дать медработнику возможность положить оливу на корень языка. Далее следует неприятный момент — пациент должен осуществлять глотательные движения, а медработник методично продвигать зонд в пищевод. Желательно чтобы пациент держал лоток для стекающей слюны. Медработник в этот момент напоминает пациенту, что глотать оливу необходимо вместе со слюной. После небольшого продвижения зонда осуществляется проверка – наличие свободного глубокого дыхания подтверждает, что олива в пищеводе, а не в трахее. Если состояние пациента позволяет, то первичное заглатывание желательно выполнять прохаживаясь.
- Олива попадает в желудок приблизительно в тот момент, когда зонд во рту у пациента находится на четвертой отметке. Проверка осуществляется откачиванием при помощи шприца. Если в него поступает мутноватая жидкость — желудочное содержимое, значит зонд в желудке.
- Следующий шаг постепенное продвижение оливы в двенадцатиперстную кишку. Для этого пациента укладывают на правый бок, под который кладут теплую грелку. Под бедра могут положить валик. Важно соблюдать положение строго на боку, чтобы слюна, выделяющаяся во время выполнения исследования, не попала в трахею. Если алгоритм исследования не нарушен, то олива попадает в двенадцатиперстную кишку и в зонд начинает поступать золотисто-желтого оттенка жидкость. Это порция А – жидкость в которой смешаны ферменты поджелудочной железы, желчь и кишечных ферментов. В течение получаса собирается от 15 до 40 мл жидкости. В случаях, когда данная жидкость в зонде не появилась, предполагают что он свернулся в желудке. Для проверки шприцем закачивают воздух и, если пациент чувствует клокотание, то подтверждается нахождение оливы в желудке. Тогда зонд вытягивается до предыдущей отметки и постепенно заглатывается вновь.
- После забора порции А, в кишку вводится раздражитель секреции (сернокислая магнезия, ксилит, сорбит или кислород), а зонд пережимается на несколько минут. Через 10 минут снимается зажим и, в идеале, в зонд поступает темно-зеленого оттенка желчь – пузырное содержимое. Это порция В. В течение получаса собирается до 60 мл жидкости. При патологиях связанных с застойными процессами в пузыре, осуществляется повторное введение раздражителей, и, как правило, желчь выходит очень темная.
- Когда жидкость в зонде начинает менять цвет, осуществляется забор порции С – печеночной желчи (она имеет ярко желтый окрас). Для анализа необходимо 10-20 мл.
- После забора всех порций, которые предполагает техника выполнения исследования, зонд постепенно извлекают. Если пациент ощущает чувство горечи во рту, ему предлагают полоскание раствором глюкозы, либо антисептиками, если это необходимо по объективному состоянию организма.
Алгоритм выполнения процедуры
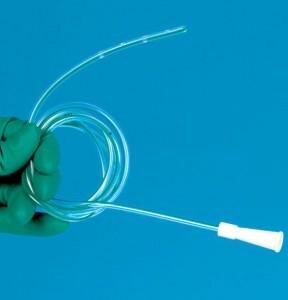
Дуоденальное зондирование выполняется следующим образом:
- Сидя на стуле, пациент должен наклонить голову вперёд.
- Грудная и шейная область укрыты мягкой тканью, пациент держит сосуд для слюны.
- Конец стерильно-обработанного зонда с оливой обмывают кипяченой водой и укладывают зонд на коренную зону языка.
- Пациент должен имитировать сглатывание и дышать через нос.
- Введение зонда (отметка 4).
- К зонду прикрепляется шприц, подающий желудочное содержимое.
- В это время больной ходит, продвигая зонд до отметки 7. Время процедуры — до 40 минут.
- Пациент ложится на правый бок, справа в район рёбер укладывается грелка, под тазовую область — валик.
- Зонд погружается в колбу, затем он входит в 12-перстную кишку.
- При нахождении зонда у отметки 9 в пробирке будет появляться кишечная жидкость.
- В зонд вводится энтеральный раздражитель.
- Зонд со свободного конца завязывается в узел.
- Затем развязывается и опускается в чистую колбу, собирающую пузырную желчь.
- Затем зонд извлекается.
Ощущения пациента
 Исследование является крайне неприятным для пациента. Процесс заглатывания оливы и зонда может вызвать позывы тошноты. Во время выполнения исследования постоянное слюноотделение может спровоцировать аспирацию. Именно поэтому поза на боку является оптимальной – слюна стекает в лоток или на пеленку. После применения сернокислой магнезии в качестве раздражителя может возникнуть диарея. Если же как раздражитель выбраны ксилит, сорбит или раствор глюкозы, то при наличии бродильных явлений в кишечнике состояние больного может ухудшиться. Кроме того у пациента может упасть артериальное давление или измениться пульс. Поэтому после процедуры больному рекомендуется лежать не меньше часа в палате, а медперсонал контролирует его состояние.
Исследование является крайне неприятным для пациента. Процесс заглатывания оливы и зонда может вызвать позывы тошноты. Во время выполнения исследования постоянное слюноотделение может спровоцировать аспирацию. Именно поэтому поза на боку является оптимальной – слюна стекает в лоток или на пеленку. После применения сернокислой магнезии в качестве раздражителя может возникнуть диарея. Если же как раздражитель выбраны ксилит, сорбит или раствор глюкозы, то при наличии бродильных явлений в кишечнике состояние больного может ухудшиться. Кроме того у пациента может упасть артериальное давление или измениться пульс. Поэтому после процедуры больному рекомендуется лежать не меньше часа в палате, а медперсонал контролирует его состояние.
Особенности проведения у детей
Сама процедура считается сложной, а ввиду детского возраста зондирование имеет определённые нюансы, а именно:
- введение зонда младенцам производится на 25 см;
- полугодовалым детям — на 30 см;
- от года до двух лет — на 35 см;
- с 2 до 6 лет — на 50 см;
- от 6 лет — на 55 см.
В этом случае на 1 кг веса ребёнка применяется 0,5 мл 25%-го раствора сульфата магния.
Что позволяет выявить?
Данное исследование позволяет определить у пациента наличие:
- глистных инвазий (лямблии, кошачья или печеночная двуустка);
- бактериальную инфекцию (кишечная палочка, синегнойная палочка, стафилококки и стрептококки, брюшной тиф и др.);
- воспалительный процесс вирусной этиологии (гепатиты);
- блокировку желчных протоков камнем;
- несостоятельность сфинктеров или мускулатуры самого пузыря;
- патологические процессы в двенадцатиперстной кишке или привратнике желудка.
Как подготовиться?
Подготовка к исследованию заключается в следующем:
- отмена приема любых ферментных или желчегонных препаратов (за 5 -7 дней до выполнения исследования);
- поужинать самое позднее в 18.00;
- не принимать пищу утром (до процедуры);
- в случае, когда пациенту назначено хроматографическое зондирование, вечером принять капсулу с метиленовым синим;
- При слепом зондировании рекомендуется прием препарата Но-шпа вечером накануне процедуры.
Противопоказания
Проведение дуоденального зондирования противопоказано при наличии таких факторов.
- Наличии камней в желчном. Стимуляция выброса желчи может повлечь за собой закупорку протоков и механическую желтуху;
- Обострении всех видов хронических заболеваний пищеварительного тракта;
- Остром (обострении хронического) холецистите;
- Варикозном расширении вен пищевода;
- Беременности и лактации.
Результаты
Дуоденальное зондирование крайне неприятная процедура для пациента. Но, в то же время, очень информативная для лечащего врача. Многие пациенты после такого «испытания» объективно пребывают в нормальном физическом состоянии, но психологически просто «убиты». Поэтому подготовка к исследованию должна включать не только медицинские манипуляции, но и подробное объяснение как, для чего и почему, врачу необходимо получить результаты для данного конкретного пациента. Это необходимо для психологической готовности к зондированию.
Самое главное, это определение функциональных возможностей пузыря и протоков. Ведь если доктор сможет добиться положительных результатов консервативным лечением, то пациент сможет избежать операции. А это серьезная мотивация для осознанного, а не принудительного выполнения исследования.
Преимущества процедуры перед другими методами
Произвести забор желчи и анализ желчевыводящих путей можно не только с помощью зондирования. Применяется также ультразвуковой метод и дренирование холедоха. Рассмотрим подробнее каждый из этих методов.
Самая щадящая методика — проведение ультразвукового исследования.
Возможные осложнения после дуоденального зондирования
В ходе исследования возможно возникновение осложнений, таких как:
- травма слизистых тканей пищевода и гортани;
- кровотечение;
- рвота;
- обморочное состояние;
- чрезмерное слюноотделение.
Спровоцировать такие явления может недостаточная для проведения исследования квалификация врача, а также неожиданная реакция пациента.
Питание после проведения процедуры
Начинать приём пищи можно через 30-60 минут после зондирования. Крайне не рекомендовано употреблять жирную, острую и жареную еду. Отдавайте предпочтение лёгким блюдам комнатной температуры. Придерживаться диетического питания после процедуры необходимо 3-4 дня.
Блюда должны подбираться таким образом, чтобы они не создавали нагрузки на желудочно-кишечный тракт. Можно употреблять каши, постное мясо и рыбу, постепенно можно вводить фрукты и овощи.
Что происходит с полученным содержимым
В ходе исследования собираются три порции жидкости, каждая из которых помещается в отдельный сосуд. Деление помогает выявить характер жидкости, емкость желчной системы (определённые отрезки) и тонус сфинктеров. Порционные жидкости после сбора проходят химические, бактериологические и микроскопические исследования.
Микроскопическое исследование проводится сразу после изъятия жидкости. Химический анализ позволяет выявить желчные компоненты, определяющие холестерин, белок, желчную кислоту. Бактериологические исследования помогают установить наличие нежелательной микрофлоры.
Что такое бакпосев и зачем он нужен при зондировании
Бакпосев – это лабораторное исследование биологических материалов человека. Бакпосев выявляет патогенные микроорганизмы, а также определяет их чувствительность к лечебным препаратам.

Бакпосев желчной жидкости назначают при воспалении желчного пузыря и печени. Результаты анализа помогают подобрать оптимальное лечение.
При выявлении микроорганизмов анализ считается положительным.
Нормальные показатели
Показатели, относящиеся к нормальным (порции А, В и С идут по порядку):
- Цвет — золотисто-жёлтый, оливковый, светло-жёлтый;
- Количество жидкости – 20-25 мл; 35-50 мл; непрерывное вытекание;
- Все порции содержат прозрачную жидкость;
- Реакция – нейтральная (слабощелочная), щелочная, щелочная;
- Плотность желчи — 1003-1016; 1016-1032; 1007-1011;
- Кислотность желчи — 17,4-52,0; 57,2-184,6; 13,0-57,2;
- Билирубин — 0,17-0,34; 6-8; 0,17-0,34;
- Холестерин — 1,3-2,8; 5,2-15,6; 1,1-3,1.
Результаты микроскопического исследования, относящиеся к нормальным:
- Лейкоциты – 1-3;
- Эпителии – незначительно;
- Слизь – значительно;
- Кристаллы билирубината кальция и холестерина – единичные значения в порции В;
- Отсутствие уробилина;
- Желчные кислоты в каждой пробе;
- Отсутствие бактерий.
Альтернатива дуоденального зондирования
Назначение зондирования происходит в том случае, когда другие способы обследования не могут дать нужный результат.
Но если целью исследования является оценка состояния печени и желчного пузыря, то можно прибегнуть к ультразвуковому исследованию, биохимическому анализу крови и исследованию кала.