Достаточно часто причиной обращения пациентов к врачу являются боли в правом боку. Данный симптом свидетельствует о развитии одной или нескольких патологий различных органов, а если неприятные ощущения сопровождаются поносом, рвотой или запором, то существует большая вероятность наличия серьезного заболевания.
Опытный специалист на основе жалоб, пальпации, лабораторных и других методов исследования определит диагноз, но человек должен самостоятельно уметь классифицировать причины боли для понимания серьезности происходящих процессов. Это позволит принять правильное решение о срочном вызове скорой помощи, или планировании визита к доктору в ближайшие дни.
Содержание
Основные заболевания
Следующие заболевания, сопровождающиеся болью в правом боку и поносом, встречаются наиболее часто. Они имеют различные причины, но схожие симптомы. Для оперативного оказания помощи необходимо знать особенности их возникновения и развития, что позволит быстро принять решение о немедленной госпитализации больного или борьбе с болезнью своими силами.
Воспалительные заболевания ЖКТ
Аппендицит
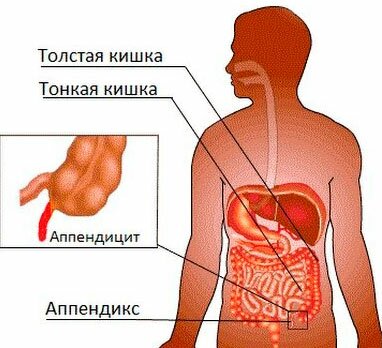 Возникает при воспалении червеобразного отростка прямой кишки – аппендикса, из-за его закупорки инородным телом, опухолью или при частом стуле. Заболевание может спровоцировать инфекция, так как ответной реакцией на нее служит увеличение отростка в размерах.
Возникает при воспалении червеобразного отростка прямой кишки – аппендикса, из-за его закупорки инородным телом, опухолью или при частом стуле. Заболевание может спровоцировать инфекция, так как ответной реакцией на нее служит увеличение отростка в размерах.
Появлению болезни способствует накопление в кишечнике каловых камней, наличие новообразований и паразитов, инфекционное поражение кишечника, а также неправильное питание при злоупотреблении жареными, копчеными, маринованными блюдами и семечками подсолнечника.
Основные симптомы аппендицита:
- Первый признак — тупая боль в правом боку, которая меняется на острую при движении;
- Тошнота или рвота вслед за появлением боли в животе;
- Вздутие живота, неспособность сдерживать газы;
- Отсутствие аппетита;
- Рост температуры тела до 37-38оС;
- Понос или запор с обильным количеством газов;
- Болит бок при мочеиспускании;
- Судороги.
Диагностика аппендицита часто бывает затруднена схожестью симптомов с другими заболеваниями. Для установки правильного диагноза используют следующие методы:
- Пальпация брюшной полости;
- Анализ мочи, чтобы исключить вариант инфицирования мочевыводящих путей;
- Анализ крови;
- УЗИ и КТ;
- Определение аппендикулярного инфильтрата или наличия жидкости внутри брюшной полости;
- Ректальное исследование.
Лечение аппендицита консервативным методом невозможно. Сразу после установки диагноза проводится хирургическое лечение – аппендиктомия, при которой червеобразный отросток удаляют. Операция проводится через разрез или, при наличии специального оборудования и специалистов, лапароскопическим способом.
Язвенный колит
Является хронической патологией, при которой поражается слизистая оболочка толстой кишки, в результате возникают воспаления, отеки и формируются язвенные дефекты.
Появление заболевания связывают с действием инфекционного возбудителя, природа которого недостаточно ясна, аутоиммунной реакцией организма, при которой эпителий слизистой толстой кишки поражается собственными антителами, с наследственными и экологическими причинами.
Пусковыми факторами патологии являются следующие:
- Диета с обилием углеводов и недостаточным содержанием клетчатки;
- Малоподвижный образ жизни;
- Стрессовая ситуация или психическая травма;
- Дисбактериоз.
Заболевание имеет периоды обострения и ремиссии, а его тяжесть меняется от легкой и умеренной до тяжелой формы.
Легкая и средняя степень патологии характеризуется следующими симптомами:
- Схваткообразно болит бок живота, тошнота;
- Слабость, недомогание;
- Частый стул (до 5 раз в сут.), в котором бывают примеси крови;
- Рост температуры тела до 38оС.
Тяжелая форма заболевания имеет следующие симптомы:
- Рост температуры тела выше 38оС;
- Тахикардия (выше 90 уд/мин.);
- Анемия, вызывающая бледность кожи;
- Слабость, головокружения;
- Стул с кровью чаще 6 раз в сут.;
- Сильно схваткообразно болит бок живота перед дефекацией.
Диагностируется заболевание при помощи следующих методов:
- Общий анализ крови, определяющий степень анемии и уровень кровопотерь, свертываемость крови и другие показатели, необходимые для госпитализации больного;
- Фиброколоноскопия – ключевой инструментальный метод определения точного диагноза, оценивающий степень поражения слизистой оболочки. Проводится при помощи гибкого аппарата, введенного в просвет кишки с анального отверстия;
- Ирригоскопия – менее информативный, но более безопасный метод, который проводится при наличии противопоказаний фиброколоноскопии. Ее суть заключается в рентгеноскопическом исследовании с предварительным введением клизмой бариевой смеси, окутывающей стенку кишки, или воздуха, который также выполняет функцию контраста;
- Обзорная рентгенография без применения контраста, которой диагностируются осложнения заболевания.
Лечение язвенного колита заключается в скором достижении стойкой ремиссии. Для этого применяются следующие лекарственные средства:
- Противовоспалительные препараты;
- Глюкокортикоиды;
- Кровоостанавливающие препараты;
- Спазмолитические средства;
- Цитостатики.
При обильном кровотечении проводят переливание свежезамороженной кровяной плазмы или эритроцитарной массы. При осложнениях применяют антибактериальную терапию. В случае выраженного истощения назначают внутривенное введение питательной смеси.
Болезнь крона
Поражает весь ЖКТ, при этом все слои кишечника подвергаются воспалительному процессу. Одной из версий происхождения патологии является инфекционная, так как болезнь лечится противомикробными средствами. Также в появлении заболевания играют роль расстройства иммунитета и аутоиммунные нарушения в организме.
Провоцирующими факторами болезни Крона являются следующие:
- Пищевая аллергическая реакция;
- Последствия перенесенной вирусной инфекции (кори);
- Наследственный фактор;
- Нервное перенапряжение;
- Курение.
В зависимости от расположения очага воспаления, выделяются местные, общие и внекишечные симптомы:
- Болит живот с чувством тяжести и вздутием, тошнота, диарея с кровью;
- Жидкий стул до 1 раз в день, после которого боль снижается;
- Нарушения усвоения питательных веществ из-за длительного воспаления стенок кишечника, что приводит к снижению массы тела и остеопорозу, откладывании холестериновых камней в желчном;
- Гнойные осложнения заболевания вызывают лихорадку, при которой температура тела достигает 39-40оС;
- Внешние признаки болезни обусловлены иммунологическими расстройствами и проявляются в кожной сыпи, снижении зрения, язвах во рту, артропатии, сакроилеите.
Специфических мер диагностики болезни Крона нет. Ее выявление осуществляется при помощи стандартного обследования, которое включает:
- Общий и биохимический анализ крови;
- Рентгеноскопия с пассажем бария и эндоскопия кишечника;
- Биопсия части слизистой кишечника для гистологического обследования;
- УЗИ и КТ органов брюшной полости.
Так как патология охватывает весь ЖКТ, ее основной метод лечения – медикаментозный. Хирургическое вмешательство проводится исключительно при осложнениях для их коррекции. Важную роль в лечении болезни играет правильное питание с использованием высококалорийной пищи с большим содержанием белков и витаминов, но с ограничением жирной и грубо-волокнистой пищи, а также исключением алкоголя, молочных продуктов, свежих овощей и пряностей.
Энтерит
Представляет собой группу патологий, характеризующихся воспалением тонкого кишечника с нарушением его функционирования и дистрофией слизистой оболочки. Развитию заболевания способствует попадание в кишечник инфекции или агрессивных химических соединений, наличие там гельминтов, а также алиментарные нарушения. Хронический энтерит проявляется как следствие недолеченного или не острого энтерита.
Кроме раздражающего фактора, к развитию заболевания приводят:
- Функциональные нарушения в ЖКТ;
- Нарушения ферментативной системы;
- Аутоиммунные расстройства;
- Заболевания, связанные с обменом веществ.
Причины появления энтерита следующие:
- Острая форма патологии развивается при воздействии кишечной инфекции, отравлениях ядами или токсинами, при переедании жирной, острой пищи и алкоголя, при аллергии на пищу и лекарства;
- Хроническая форма является следствием наличия в кишечнике простейших или гельминтов, склонности к употреблению алкоголя и нездоровой пищи, воздействия едких веществ и тяжелых металлов, долгого приема лекарств или лучевой болезни.
Характерные симптомы энтерита следующие:
- Расстройство стула, который приобретает мазевидную консистенцию;
- Болит в области пупка и справа от него;
- Тошнота, нарушение самочувствия;
- Потеря веса тела;
- Надпочечниковая недостаточность, гиповитаминоз (при осложнениях).
Первичный диагноз специалист может поставить в результате тщательного опроса и анамнеза больного, который подтверждается осмотром, пальпацией и перкуссией брюшной стенки. Дополнительно применяют следующие методы диагностики:
- Биохимический анализ крови;
- Копрограмму;
- Бактериологический анализ кала;
- Эндоскопию;
- Рентгеноскопию кишечника с применением контраста.
В зависимости от формы заболевания, методы его лечения следующие:
- При острой форме больного госпитализируют в отделение гастроэнтерологии, а при наличии инфекции – в инфекционный бокс. Назначают постельный режим, диетическое питание, обильное питье и проводят симптоматическую и общеукрепляющую терапию. При тяжелом дисбактериозе медикаментозно корректируют микрофлору кишечника, а при диарее назначают вяжущие средства;
- При хронической форме лечение проводится в стационаре, в ходе которого назначают постельный режим и прописывают диету №4. Кроме сбалансированной диеты назначают протективные препараты, восстанавливающие работу кишечного эпителия, при тяжелой диарее применяют вяжущие средства и адсорбенты, а также фитотерапию. Появившиеся на фоне заболевания новообразований убирают хирургическим методом.
Обострение хронического холецистита
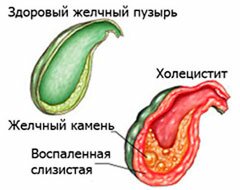 Хроническая форма холецистита развивается из-за попадания болезнетворных микроорганизмов, паразитов, иммунных клеток и содержимого 12-перстной кишки в желчный пузырь. Период обострения заболевания грозит опасностью воспаления печени, а также попадания желчи в кровь или брюшную полость.
Хроническая форма холецистита развивается из-за попадания болезнетворных микроорганизмов, паразитов, иммунных клеток и содержимого 12-перстной кишки в желчный пузырь. Период обострения заболевания грозит опасностью воспаления печени, а также попадания желчи в кровь или брюшную полость.
Провоцирующие факторы хронического холецистита следующие:
- Переедание и злоупотребление жирными, маринованными или копчеными продуктами, или их сочетание;
- Долгое использование в рационе пищи с отсутствием клетчатки и растительных волокон;
- Употребление алкоголя.
- Пищевая аллергия.
- Психический стресс.
В большинстве случаев обострение заболевания случается у людей со следующими состояниями:
- Аномальным развитием желчевыводящих протоков;
- В случае дискинезии желчных путей;
- Во время обострений заболеваний внутренних органов, простудных болезней и при переохлаждении;
- Во время беременности.
- При ожирении.
Главный симптом холецистита – тошнота и боль в правом подреберье, интенсивность и продолжительность зависит от следующих факторов:
- От вида дискинезии желчевыводящих путей;
- От наличия воспалений желчного;
- От наличия сопутствующих заболеваний ЖКТ.
При повышенном тонусе желчного пузыря или передвижении в нем камня, обострение заболевания носит термин желчной колики, которая характеризуется следующими признаками:
- Сильной болью, локализованной в правом подреберье;
- Приступообразным характером;
- Боль отдает под ключицу, лопатку или в плечо;
- Облегчается накладыванием теплой грелки;
- Боль становится сильнее после рвоты.
Диагностика заболевания проводится лабораторными и инструментальными методами. Для этого назначают:
- Биохимический и клинический анализы крови;
- Фиброгастродуоденоскопию и дуоденальное зондирование;
- Общий анализ мочи.
- УЗИ органов брюшной полости.
Лечение заболевания проводят следующими методами:
- Сильную боль в подреберье устраняют внутривенным введением анальгетиков, а болевой синдром — спазмолитиками;
- Сильное воспаление в желчном пузыре с признаками интоксикации (температура, тошнота) устраняют антибиотиками с широким спектром действия;
- Застойные явления в желчном снижают желчегонными средствами;
- Моторику желчного пузыря улучшают применением препаратов, повышающих его тонус;
- При бескаменном холецистите возможно проведение физиопроцедур – индуктотермии и УВЧ.
Гастрит
Развивается при воспалении слизистой оболочки стенок желудка. Вызывает патологию бактерия Helicobacter pylori, но способствует его появлению неправильное питание, вредные привычки и стресс.
Симптомами гастрита являются:
- Боль в желудке после еды или натощак;
- Тошнота, рвота со слизью;
- Нарушения функционирования кишечника, вызывающие понос или запор;
- Низкое АД, слабость;
- Отсутствие аппетита, изжога, неприятный вкус во рту;
- Тахикардия, головокружение и головная боль;
Гастрит диагностируют следующими методами:
- Главный метод – фиброгастродуоденоскопия, в ходе которого при помощи зонда осматривают слизистую желудка и при необходимости берут часть ткани на биопсию;
- Анализ крови для определения антител на наличие хеликобактера;
- При хронической форме болезни проводят анализ кала на скрытую кровь.
Лечение гастрита направлено на устранение причин, вызывающих развитие и провоцирующих обострение заболевания, а также на стимуляцию восстановления слизистой желудка.
Особенности лечения зависят от формы патологии, а терапевтические меры состоят из следующих компонентов:
- Применения специальной диеты;
- Медикаментозного лечения;
- Мер по недопущению обострения заболевания.
Панкреатит
Представляет собой дегенеративно-воспалительный процесс поджелудочной железы. Возникновению заболевания способствует злоупотребление алкоголем или наличие желче-каменной болезни. Железа производит пищевые ферменты, которые при ее воспалении задерживаются в протоках и разрушают орган, вызывая признаки интоксикации.
При этом наблюдаются следующие симптомы:
- Интенсивная постоянная боль, которая при отсутствии помощи способна перейти в болевой шок. В большинстве случаев ее локализация – левое подреберье, но головка железы находится справа, и при ее воспалении болит правый бок;
- Повышенная температура тела, высокое или низкое давление;
- Бледность кожи, со временем приобретающая сероватый оттенок, заострение черт лица;
- Тошнота, отрыжка, сухость рта, икота;
- Рвота с желчью, не приносящая облегчения;
- Запор или понос пенистым, зловонным стулом из-за непереваренной пищи;
- Одышка, вызванная потерей электролитов из-за рвоты, появление обильного желтого налета на языке и липкого пота;
- Вздутие живота с отсутствием напряжения брюшных мышц;
- Желтушность кожи и склер.
Диагностика заболевания проводится гастроэнтерологом, который после выслушивания жалоб больного и изучения анамнеза, а также назначения следующих дополнительных исследований, установит точный диагноз:
- Анализ кала, показывающий уровень эластазы и поваренного жира, а также определит существование стеаторея:
- Проведение теста поджелудочной при помощи специальных препаратов;
- Анализ крови на выявление сахарного диабета;
- УЗИ и КТ.
Лечение панкреатита проводится только в стационаре, так как заболевание относится к разряду очень опасных. Экстренная помощь во время приступа заключается во внутривенном введении физраствора, принятии противорвотного препарата, обезболивающего и антисекреторного средства.
В больнице внутривенно вводят физраствор, используют мочегонные средства для снижения отека железы, применяют обезболивающие, противорвотные и спазмолитические средства. При осложнениях болезни используют антибиотики, ингибиторы ферментов, назначают прием витаминов группы В и С. Первые 4-5 дней пациент не ест, а пьет только теплую воду. Через некоторое время питание постепенно восстанавливают, доводя до диеты 5П.
Кишечные инфекции
Сальмонеллез
Это группа заболеваний инфекционного происхождения, с общим возбудителем – бактериями рода сальмонелл, которые поражают ЖКТ, вызывая интоксикацию и понос, приводящий к обезвоживанию. Источником заражения выступают сельскохозяйственные и домашние животные, носители и больные. Передается инфекция через продукты и контактно-бытовым способом.
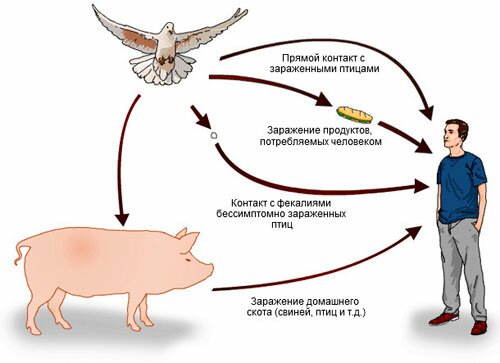
От проникновения возбудителя в организм до появления симптомов проходит от 6 ч. до 8 дней, но чаще этот срок равен 12-24 ч. В ЖКТ бактерии достигают тонкого кишечника и внедряются в слизистую при помощи адгезии.
Симптомы сальмонеллеза зависят от формы заболевания:
- При гастроинтенстенальной форме развитие болезни характеризуется внезапностью с наличием первых признаков: тошноты, сильной боли в животе, которая может отдавать в подреберье, головокружением и головной болью, а также потерей сознания;
- При энтероколической форме симптомы напоминают предыдущую разновидность болезни. На 2-3 сутки потери жидкости с калом снижаются, при этом в нем обнаруживается кровь и слизь. Акт дефекации становится болезненным;
- Генерализованная форма встречается нечасто. Она делится на тифоподобный вариант, характерный острым началом с появлением озноба, ростом температуры вялостью и слабостью. После понос исчезает, но остаются высокая температура, слабость и возрастает головокружение, а через несколько суток на животе появляется бледно-розовая сыпь округлой формы. В септикопиемическом варианте имеет место попадание инфекции в организм со слабым иммунитетом. Начало болезни характерно ознобом, температурой, учащением пульса и потливостью. После состояние ухудшается, и поражаются внутренние органы. Помимо жидкого стула прогрессируют нарушения сознания с симптомами менингита, остеомиелита, эндокардита, что чаще всего заканчивается летальным исходом.
Подозрение на сальмонеллез определяется по характерному стулу и высоким лейкоцитам в анализе крови. Диагноз подтверждают проведением следующих дополнительных исследований:
- Кала и рвотных масс;
- Крови и мочи;
- Содержимого гнойников и промывных вод.
Лечение патологии состоит из следующих этапов:
- Регидратации;
- Приеме максимальных доз сорбентов;
- Антибактериальной терапии
Дизентерия
Инфекционная болезнь, при которой поражается толстый кишечник и появляется общий токсикоз организма. Возбудителем заболевания выступает бактерия рода Шигелл, относящаяся к энтеробактериям и продуцирующая токсины. Заражение происходит пищевым, водным и контактным путем.
Симптомы заболевания:
- Первые признаки – озноб, понос, жар и высокая температура;
- Поражение нервной системы – разбитость, апатия, болит голова, сбои сердечного ритма, снижение АД;
- Режущая боль в животе в подвздошных областях, чаще слева в боку, но может чувствоваться и в правом подреберье;
- Тензимы и отсутствие опорожнения. Само опорожнение облегчения не приносит;
- Тошнота, сухость во рту, нарушение функций ЖКТ.
Заболевание диагностируют на основе характерных жалоб и симптомов, а также следующих дополнительных исследований:
- Общего анализа крови и серологического исследования на специфические антигены и антитела;
- Анализа мочи;
- Исследования кала;
- Ректороманоскопии.
Легкая форма болезни лечится в домашних условиях, тяжелая – только в стационаре.
Лечение дизентерии проводится следующими методами:
- Щадящая диета;
- Постельный или полупостельный режим;
- Медикаментозное лечение.
Ботулизм
Острая инфекционно-токсическая патология, связанная с попаданием в ЖКТ токсина Clostridium botulinum или самого возбудителя. Для болезни характерны паралич мускулатуры и развитие парезов из-за блокады ацетилхолина в нервных синапсах. Источником инфекции являются почва, животные, птицы, рыбы и сам человек. Болезнь передается фекально-оральным способом.
Симптомы болезни в зависимости от ее варианта следующие:
- При гастроэнтеритическом варианте появляется схваткообразная боль в эпигастрии, реже болит в правом подреберье, тошнота и рвота после принятия пищи, понос, затруднение прохождения пищи по пищеводу;
- При «глазном» варианте наблюдаются расстройства зрения – туман, «мушки», пропадает четкость контуров предметов, иногда проявляется «острая дальнозоркость»;
- Острая дыхательная недостаточность – самый опасный вариант ботулизма с быстрым наступлением дыхательной недостаточности, которая при отсутствии экстренной помощи через 3-4 ч. приводит к летальному исходу.
Диагностика ботулизма проводится при помощи двух основных методов:
- Сбором анамнеза и объективных данных;
- Микробиологической диагностикой;
- Анализом крови.
Лечение заболевания всегда комплексное и неотложное, и проводится следующими методами:
- Промыванием желудка;
- Приемом сорбентов;
- Проведением сифонных клизм;
- Применением противоботулинической сыворотки.
Заболевания сердца
Абдоминальный инфаркт миокарда возникает во время диафрагмального инфаркта и характеризуется нетипичными для заболевания симптомами, похожими на отравление. Причиной патологии является аномальное снижение проходимости сосудов при атеросклерозе из-за образования в них атеросклеротических бляшек.
Развитию болезни способствуют следующие причины:
- Лишний вес тела.
- Высокий уровень холестерина.
- Гипертония и стенокардия.
- Перикардит.
- Регулярный прием алкоголя и курение.
- Наследственная предрасположенность.
Симптомы патологии проявляются сильной болью в эпигастрии, реже болит в правом подреберье. Характер ощущения острый и жгучий, при этом прием нитроглицерина эффекта не приносит. Кроме того, приступы сопровождаются:
- Тошнотой и рвотой.
- Вздутием и расстройством кишечника.
- Тахикардией и ростом АД.
- Парезом ЖКТ.
Нетипичные симптомы заболевания обуславливают необходимость проведения дифференциальной диагностики с панкреатитом, прободной язвой, холециститом, аппендицитом, пищевой токсикоинфекцией, кишечной непроходимостью. Физикальный осмотр, сбор анамнеза и жалобы дают возможность врачу установить предварительный диагноз.
Окончательное заключение ставят после проведения следующих дополнительных исследований:
- Общего анализа крови.
- МСКТ и коронографии.
- ЭхоКГ и ЭКГ.
Терапию абдоминального инфаркта проводят в стационаре для постоянного контроля за самочувствием пациента. Лечение представляет собой сочетание терапевтического и медикаментозного метода. Применение народных средств запрещено, чтобы не смазать симптоматику. Терапевтический метод основан на полном ограничении движений и избегании стресса, а также соблюдении режима отдыха и питания.
Лекарственное лечение в себя включает:
- Применение анальгетиков и нитратов для купирования боли в боку.
- Использование седативных успокоительных средств;
- Применение антагонистов кальция для изменения частоты сердечных сокращений.
- Применение бета-адреноблокаторов, расширяющих сосуды.
- Использование тромболитиков, разрушающих тромбы.
- Применение ингибиторов АПФ и бета-блокаторов.
- Применение дезагрегантов, разжижающих кровь.
При поздней диагностике заболевания и тяжелом положении пациента, проводится оперативное вмешательство, которое проводится в виде:
- Коронарной ангиопластики, расширяющей сосуд для нормального кровотока.
- Аортокоронарного шунтирования, при котором в некротизированной области формируют обходной путь для вены, восстанавливая кровоток.
Итак,болевые ощущения в правом боку и понос могут встречаться при многих заболеваниях, часть из которых была рассмотрена выше. Отсутствие неотложной помощи или промедление с визитом к врачу при наличии характерных симптомов могут стоить человеку как здоровья, так и жизни. Чтобы избежать подобного исхода, нужно следить за собственным самочувствием, вести здоровый образ жизни и при появлении тревожных сигналов немедленно обращаться к врачу.